Secara umum perdarahan saluran cerna bagian atas terdiri dari dua entitas klinis, yakni perdarahan variseal dan perdarahan nonvariseal. Pada artikel kali ini akan dibahas mengenai diagnosis dan penatalaksanaan kasus perdarahan perdarahan saluran cerna bagian atas nonvariseal akut.
Daftar Isi
Definisi Perdarahan Nonvariseal Pencernaan Bagian Atas
Perdarahan saluran cerna merupakan kegawatdaruratan medis dan menjadi salah satu penyebab utama pasien mengalami rawat inap akibat masalah pada sistem pencernaan. Definisi perdarahan saluran cerna atas sendiri adalah perdarahan yang bersumber dari saluran cerna di atas ligamentum Treitz. Hal ini berarti termasuk perdarahan dari esofagus, lambung, dan duodenum bagian proksimal.
Epidemiologi Perdarahan Nonvariseal Saluran Cerna Bagian Atas
Perdarahan saluran cerna atas akut merupakan penyebab 60.000 pasien yang datang ke rumah sakit setiap tahunnya di Inggris dan 10% diantaranya menyebabkan masalah yang fatal. Di Amerika Serikat, perdarahan saluran cerna menyebabkan 150 pasien per 100.000 penduduk dirawat di rumah sakit karena perdarahan saluran cerna dengan perdarahan saluran cerna atas 1,5 hingga 2 kali lebih banyak dibandingkan
perdarahan saluran cerna bawah.
Insidens perdarahan saluran cerna bagian atasn onvariseal umumnya lima kali lipat dari perdarahan variseal di kebanyakan negara. Selain itu, perdarahan nonvariseal ini juga menyebabkan kematian atau mortalitas yang cukup signifikan. Sebagai gambaran dari penelitian yang dilakukan di Inggris,
Untungnya dengan perkembangan pengobatan dalam 20 tahun terakhir angka kematian akibat kasus perdarahan saluran cerna bagian atas cenderung menurun. Hal ini didorong oleh kemajuan teknologi terapi endoskopi dan obat-obatan seperti proton pump inhibitor (PPI).
Etiologi
Seperti disinggung sebelumnya, diklasifikasikan sebagai perdarahan variseal dan nonvariseal. Perdarahan nonvariseal paling banyak disebabkan oleh ulkus peptikum yaitu robeknya sawar mukosa sehingga menyebabkan bagian submukosa terpapar pada asam lambung dan pepsin yang memiliki daya rusak. Ulkus peptikum ini sering kali berkaitan dengan infeksi Helicobacter pylori, dan penggunaan obat antiinflamasi nonsteroid (OAINS) (termasuk aspirin dengan dosis ≥500 mg) atau aspirin dosis rendah (75-100 mg).
Adapun dilihat dari jenis ulkusnya, perdarahan nonvariseal paling banyak disebabkan oleh ulkus peptikum gastroduodenal diikuti dengan erosi gastroduodenal, lesis peptik esofagus (esofagus atau esofagitis), lesi vaskular (lesi Dielafoy, kondisi yang disebabkan oleh arteriol yang berkelok-kelok dan menembus sampai ke mukosa gaster dan ektasia vaskuler seperti angiodisplasia), robekan Mallory-Weiss (laserasi mukosa di gastro-esophageal junction yang muncul saat muntah berulang, asupan alkohol berlebih, atau asupan makanan berat), dan lesi neoplastik.
Adapun perdarahan variseal saluran cerna bagian atas disebabkan oleh varises esofagus atau gaster. Varises ini merupakan pelebaran pembuluh darah vena submukosa yang biasanya berkaitan dengan penyakit hati kronik dan/atau hipertensi portal.
Patofisiologi Perdarahan Nonvariseal Saluran Cerna Bagian Atas
Disebutkan di atas, terjadinya perdarahan saluran cerna bagian atas disebabkan oleh kerusakan mukosa yang menyebabkan jaringan submukosa dan robeknya pembuluh darah yang ada di dalamnya. Mukosa lambung sebenarnya berhadapan dengan lingkungan yang merusak berkat adanya asam lambung dan enzim protease yang dikeluarkan untuk mencerna makanan. Namun, dalam kondisi normal, mukosa lambung dilindungi oleh faktor-faktor pelindung.
Faktor ini berupa adanya lapisan mukus yang berfungsi sebagai sawar fisik terhadap suasana asam, sekresi bikarbonat di permukaan mukosa yang menetralisir asam lambung, serta proliferasi sel-sel mukosa untu meregenerasi lapisan mukosa yang menua. Ketiga faktor ini berhubungan dengan zat prostaglandin. Prostaglandin di lambung akan memelihara prolferasi, mempertahankan sekresi bikarbonat dan mukus.
Terdapat beberapa kondisi yang bisa merusak faktor pertahanan dari mukosa lambung. Salah satu yang paling banyak adalah obat antiinflamasi non steroid atau OAINS serta aspirin. OAINS merupakan salah satu kelompok obat yang banyak dipakai dimasyarakat sebagai antinyeri, antiradang, serta penurun demam. Contohnya ibuprofen, asam mefenamat, piroksikam, natrium diklofenak, dan sebagainya. Golonga obat ini bekerja menghambar enzim siklooksigenase (COX). Salah satu kerja dari COX, khususnya COX-1 adalah sitnesis prostaglandin. Dengan pemakaian OAINS atau aspirin, maka COX-1 akan dihambat dan hal ini menyebabkan penurunan produksi prostaglandin sehingga bisa memicu kerusakan dari mukosa lambung. Adapun mekanisme tersebut dapat disimak di bagan di bawah ini:

Selain OAINS, tidak lupa adalah peran H. pylori. Bakteri ini merusak mukus lambung dan menyebabkan perdangan kronik yang mengurangi sistem pertahanan mukosa dan merusak mukosa lambung. Untuk pembahasan lebih jauh mengenai bakteri ini juga dapat disimak di tautan ini.
Selain kedua faktor di atas yang paling sering, sebenarnya masih banyak faktor-faktor lain yang berperan dalam terjadinya perdarahan saluran cerna bagian atas nonvariseal. Untuk singkatnya dapat disimak di bagan di bawah ini:

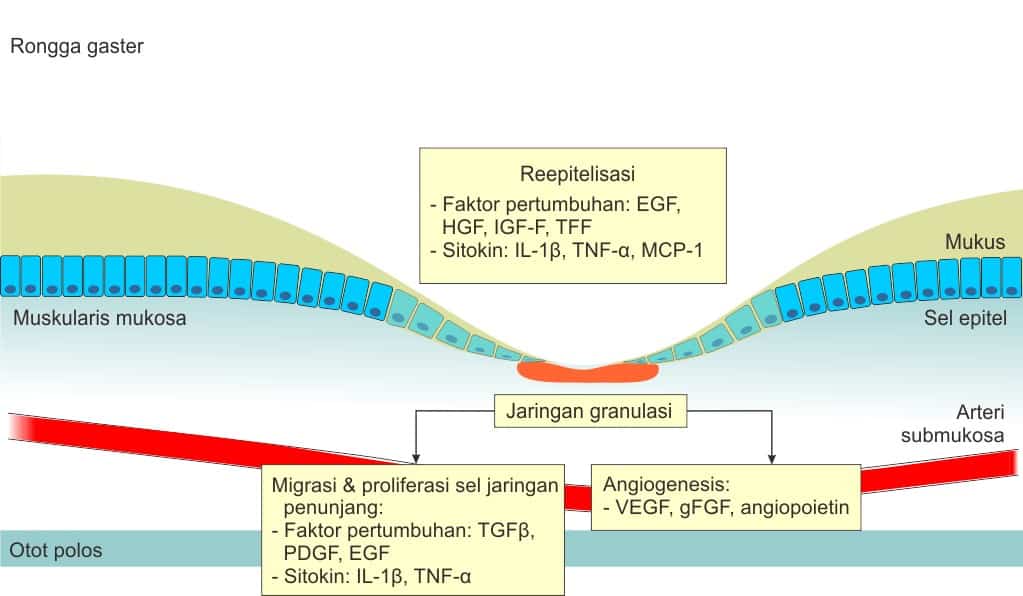
Proses Penyembuhan Luka pada Mukosa Lambung/Gaster
Nah, bagaimana jika terjadi perlukaan pada mukosa lambung? Sama seperti mukosa ataupun kulit, maka setelah perlukaan akan diikuti proses penyembuhan. Penyembuhan ini terdiri dari tiga tahap besar seperti bagan di bawah ini:
Adapun pada proses penyembuhan luka ini salah satu proses penting adalah reepitelisasi. Reepitelisasi artinya pembentukan kembali jaringan mukosa yang rusak. Pembentukan kembali jaringan mukosa ini meliputi berbagai macam faktor yang dapat disimak di bagan di bawah ini:
Tatalaksana Perdarahan Saluran Cerna Bagian Atas Nonvariseal
Selanjutnya mari kita bahas mengenai bagaimana penanganan atau tatalaksana kasus perdarahan nonvariseal saluran cerna bagian atas ini.
Manifestasi Klinis
Tanda dan gejala dari perdarahan saluran cerna bagian atas nonvariseal salah satu atau lebih dari peristiwa berikut:
- Hematemesis atau muntah darah. Darah yang berada di lambung akibat perdarahan akan bereaksi dengan asam lambung. Reaksi tersebut biasanya akan megubah warna darah yang kaya besi dari merah dioksidasi oleh asam lambung menjadi hitam. Oleh sebab itu, hematemesis biasanya berupa muntah dengan muntahan hitam seperti kopi. Pengecualiannya jika perdarahan massif dimana tidak semua darah bereaksi dengan asam lambung sehingga hematemesis dalam kondisi ini akan keluar gumpalan darah berwarna merah tua.
- Melena atau buang air besar darah. Sama seperti hematemesis, pada melena buang air besar dengan kotoran atau feses berwarna hitam
- Hematoskezia, sama seperti melena yaitu buang air besar darah namun warna kotorannya merah. Hematoskezia bisa disebabkan perdarahan saluran cerna bawa atau perdarahan saluran cerna bagian atas yang massif.
- Sinkop atau pingsan serta presinkop
- Dispepsia
- Nyeri epigastrium atau ulu hati
- Heartburn atau merasa panas di dada
- Nyeri abdomen difus, biasanya mengarah kecurigaan kepada akut abdomen akibat perforasi lambung
- Disfagia atau sulit menelan
- Penurunan berat badan
- Ikterik atau kuning
Tahap Resusitasi
Dalam menghadapi kasus kecurigaan perdarahan saluran cerna bagian atas akut, umumnya di awal saat pasien datang selalu dianggap sebagai kasus perdarahan berat. Segera nilai kemungkinan perdarahan masih aktif serta lihat tanda-tanda vital untuk menilai apakah status hemodinamik pasien stabil atau tidak.
Apabila pasien tersebut mengalam instabilitas hemodinamik, maka segera lakukan resusitasi. Segera berikan resusitasi cairan untuk mencegah terjadinya renjatan atau shock. Jika terjadi shock dapat berujuk pada kegagalan multiorgan dan kematian. Resusitasi ini bertujuan untuk mengembalikan perfusi organ dan oksigenisasi jaringan.
Adapun untuk pemilihan cairan resusitasi, boleh menggunakan kritaloid (normal saline, Ringer laktat, atau hypertonic saline) ataupun koloid (albumin, fraksi protein plasma, hydroxyethyl starch, modified gelatin, dextran, koloid dalam cairan saline hipertonik, atau koloid dalam cairan kristaloid isotonis).
Penilaian Risiko, dan Tatalaksana Preendoskopi
Selain resusitasi, langkah lainnya adalah menilai risiko terjadinya komplikasi akibat perdarahan saluran cerna. Adapun metode penilaian risiko yang disarankan adalah dengan menggunakan skor Glasgow Blatchford. Pada kelompok pasien dengan skor Glasgow Blatchford ≤1, tidak diperlukan perawatan dan dapat ditatalaksana secara rawat jalan (outpatient).
Adapun untuk komponen skor Glasgow Blatchford dapat dilihat di tabel di bawah ini atau langsung menggunakan kalkulator dengan tautan ini.
| Parameter | Skor |
|---|---|
| Ureum (mg/dL) | |
| – 18,2 – 22,3 | 2 |
| – 22,4 – 27,9 | 3 |
| – 28,0 – 69,9 | 4 |
| – ≥70 | 6 |
| Hemoglobin, pasien laki-laki (g/dL) | |
| – 12-13 | 1 |
| – 10 – 11,9 | 3 |
| – <10 | 6 |
| Hemoglobin, pasien perempuan (g/dL) | |
| – 10 – 12 | 1 |
| – <10 | 6 |
| Tekanan darah sistolik (mmHg) | |
| – 100 – 109 | 1 |
| – 90 – 99 | 2 |
| – <90 | 3 |
| Laju nadi ≥ 100 kali/menit? | 1 |
| Riwayat dan komorbid | |
| – Melena | 1 |
| – Sinkop | 2 |
| – Penyakit hati | 2 |
| – Gagal jantung | 2 |
Selain skor Glasgow Blatchford, terdapat pula sistem skoring lain seperti skor Rockall dan AIMS65. Namun, untuk menempatkan pasien apakah perlu dirawat atau tidak lebih baik menggunakan skor Glasgow Blatchford.
Pemberian Transfusi Komponen Darah
Salah satu aspek yang sering diperhatikan adalah pemberian transfusi khususnya PRC (packed red cell). Terdapat temuan bahwa pemberian transfusi secara bebas malah dapat membahayakan khususnya berkaitan dengan risiko yang berkaitan dengan reaksi transfusi. Oleh sebab itu, tidak semua kasus perdarahan saluran cerna bagian atas non variseal diberikan transfusi.
Setidaknya ada dua faktor yang patut diperhatikan. Faktor pertama adalah kadar hemoglobin (Hb) dari pasien dan adanya penyakit kardiovaskuler. Kadar hemoglobin tentu dapat dilihat pada pemeriksaan darah rutin dimana pada pasien tanpa penyakit atau risiko kejadian kardiovaskuler, pemberian transfusi diberikan jika Hb <8,0 mg/dL. Adapun target Hb yang disarankan adalah 7-9 mg/dL
Pada pasien dengan risiko atau kondisi penyakit kardiovaskuler, kondisi anemia dapat menyebabkan hipoksia organ dan dapat memicu kejadian iskemia seperti transient ischemic attack, infark miokardial akut, acute kidney injury, dan kondisi iskemi lainnya. Oleh sebab itu, pemberian transfusi darah dapat diberikan dengan kadar Hb dan target Hb yang lebih tinggi. Walaupun demikian, tidak ada data mengenai kadar Hb berapa dapat diberikan transfusi. Pemberian transfusi pada kondisi ini berdasarkan penilaian klinis dari dokter yang merawat sesuai dengan kondisi pasien.
Adapun pada kondisi trombositopenia, nilai ambang pemberian transfusi trombosit adalah apabila turun <50.000 /μL dengan target transfusi trombosit adalah 100.000 /μL.
Tatalaksana Endoskopi
Endoskopi disarankan dilakukan dalam kurun waktu 24 jam setelah muncuknya gejala peradarahan. Adapun cara atau terapi endoskopi yang disarankan adalah termokoagulasi dan injeksi sklerosan. Klip juga disarankan pada kondisi stigmata risiko tinggi. Pada kondisi dimana terdapat perdarahan ulkus yang aktif, pemberian hemostatic powder dapat dilakukan namun tidak sebagai terapi tunggal. Adapun yang dimaksud stigmata risiko tinggi adalah sebagai berikut:
- Perdarahan aktif (risiko perdarahan ulang 90%)
- Tampak ada pembuluh darah yang terlibat (risiko perdarahan ulang 50%)
- Tampak ada bekuan darah di atas ulkus (risiko perdarahan ulang 30%)
Perdarahan juga dapat diklasifikasi berdasarkan sistem Forrest yaitu sebagai berikut:
- Forrest Ia, tampak darah memancar
- Forrest Ib, tampak darah merembes
- Forrest IIa, di ulkus tampak pembuluh darah yang tidak mengalami perdarahan
- Forrest IIb, tampak ada bekuan darah di atas ulkus
- Forrest IIc, tampak hematin/bintik bekuan darah di dasar ulkus
- Forrest III, ulkus dengan dasar yang bersih
Adapun beberapa modalitas terapi hemostasis melalui endoskopi adalah sebagai berikut:
Terapi Injeksi
Mekanisme utama dari injeksi ke mukosa lambung adalalah dengan tamponade akibat efek volume cairan yang diinjeksikan. Cairan yang diinjeksikan adalah epinefrin dalam cairan salin normal dengan konsentrasi 1:10.000 atau 1:20.000. Adapun volume cairan yang diinjeksikan berkisar 0,5-2 mL di dasar atau sekitar ulkus. Vasokonstriksi merupakan efek sekunder dari injeksi epinefrin tersebut.
Skleorsan seperti alkohol absolut, etanolamin, dan polidekanol menyebabkan hemostasis dengan menyebabkan cedera jaringan dan trombosis. Pemberian sklerosan pada kasus perdarahan saluran cerna bagaian atas nonvariseal perlu dibatasi karena nekrosis jaringan, perforasai, atau pankreatitis.
Terapi Termal
Terapi termal ini dapat terbagi menjadi terapi kontak dan non kontak. Terapi kontak berupa probe yang dipanaskan yakni melalui elektrokauter saat aliran listrik melewati jaringan. Adapun terapi termal non kontak yang digunakan salah satunya dengan alat argon plasma coagualtion (APC). Panas dari alat-alat tersebut akan menyebabkan efema jaringan, aktivasi kaskade koagulasi, kontraksi jaringan, dan pada akhirnya menyebabkan proses hemostasis.
Pada alat termal kontak, probe ditempelkan ke jaringan sehingga aliran listrik berpindah dari probe ke jaringan. Adapun pada APC, alat akan mengeluarkan ion gas Argon yang memperantarai aliran listrik antara probe ke jaringan tanpa melalui kontak langsung probe ke jaringan.
Terapi Mekanik
Terapi endoskopi mekanik meliputi klip dan ligasi. Klip dipasang langsung ke tempat perdarahan dan biasanya akan lepas dalam hitungan hari atau minggu setelah dipasang. Adapun ligasi biasanya lebih banyak dipakai pada kasus perdarahan variseal. Akan tetapi, dalam kondisi tertentu juga dapat dipakai pada kasus perdarahan saluran cearna bagian atas nonvariseal.
Terapi Topikal
Terapi ini meliputi penyemprotan bubuk yang bersifat hemostasis. Cara ini cukup menjanjikan namun masih dalam tahap penelitian. Keuntungannya adalah pemberiannya nonkontak, cara pemberian lebih mudah, tidak perlu mencari sumber perdarahan secara tepat, dapat mencapai tempat yang sulit diakses, dan bisa meliputi area perdarahan yang luas.
Pasien dengan Riwayat Antikoagulan dan Antiplatelet
Sering kali pada kasus perdarahan saluran cerna bagian atas akur nonvariseal, berhubungan atau berkaitan dengan penggunaan obat antikoagulan atau antiplatelet. Antikoagulan misalnya warfarin (antagonis vitamin K) atau direct oral anticoagulant (DOAC). Kedua jenis obat ini seperti pada penjelasan patofisiologis perdarahan saluran cerna bagian atas dapat mempengaruhi proses hemostasis.
Pada kondisi ini, endoskopi tetap dilakukan dan tidak menunggu kondisi hemostasis menjadi normal. Jadi, baik koreksi gangguan koagulasi maupun endoskopi dilakukan secara paralel. Adapun untuk melihat gangguan hemostasis akibat antikoagulan adalah dengan melihat nilai INR atau aktivitas faktor X untuk DOAC.
Dalam kondisi klinis yang memungkinkan, sebelum dilakukan endoskopi, koreksi koagualopati akibat antagonis vitamin K adalah untuk mencapai target INR <2,5. Untuk koreksi yang digunakan adalah suplementasi vitamin K intravena 5 – 10 mg dan pemberian prothrombin complex concentrate (PCC) atau fresh frozen plasma jika PCC tidak tersedia.
Adapun untuk pasien dengan riwayat penggunaan antiplatelet, penanganannya adalah sebagai berikut:

Pada pasien yang memerlukan pemberian antikiagulan, antikoagulan dapat dimulai kembali setelah 7-15 hari terjadinya perdarahan dan dapat dimulai kurang dari 7 hari jika risiko trombosis sangat tinggi.
Terapi Farmakologis
Terapi endoskopi merupakan terapi utama bagi kasus perdarahan saluran cerna bagian atas nonvariseal. Namun, terapi farmakologis juga memiliki peran penting. Untuk terapi farmakologis, obat utama adalah golongan proton pump inhibitor (PPI) seperti omeprazole, lansoprazole, pantoprazole, osemoprazole, dan sebagainya. Adapun penggantian PPI dengan H2 receptor antagonist (H2RA) seperti ranitine, famotidine, dan sebagainya tidak direkomendasikan.
Adapun skema pemberian PPI adalah sebagai berikut:
- Pemberian PPI dosis loading diikuti infus dosis tinggi selama 72 jam. Misalnya dosis loading omeprazole 80 mg IV diikuti dosis tinggi secara infus 8 mg/jam selama 72 jam.
- Setelah PPI dosis tinggi, dilanjutkan dengan PPI oral dengan dosis ganda dua kali sehari, selanjut PPI dilanjutkan dengan dosis tunggal sekali sehari. Adapun untuk contoh jenis dan dosis PPI tersebut adalah sebagai berikut:
- Omeprazole
- Single dose 1 x 20 mg per hari
- Double dose 2 x 20 mg per hari
- Pantoprazole
- Single dose 1 x 40 mg per hari
- Double dose 2 x 40 mg per hari
- Lansoprazole
- Single dose 1 x 30 mg per hari
- Double dose 2 x 30 mg per hari
- Esomperazole
- Single dose 1 x 40 mg per hari
- Double dose 2 x 40 mg per hari
- Rabeprazole
- Single dose 1 x 20 mg per hari
- Double dose 2 x 20 mg per hari
- Omeprazole
Terapi farmakologis lain yakni asam traneksamat, tidak disarankan. Untuk pembahasan yang lebih mendetil tentang asam traneksamat pada perdarahan saluran cerna bagian atas nonvariseal atau perdarahan lainnya dapat dilihat di tautan ini.
Terapi Nonendoskopi dan Nonfarmakologis
Selain terapi endoskopi maupun farmakologis yang telah disebutkan di atas, hal-hal lain yang berkaitan dengan perawatan pasien adalah sebagai berikut:
- Pasien sementara dipuasakan dan bila perdarahan aktif dipasang selang NGT. Apabila dalam pemasangan NGT tidak ada perdarahan aktif, NGT dapat langsung dilepas. Jika hemostasis tercapai dan perdarahan tidak tampak lagi, pasien langsung dapat diberi asupan nutrisi dengan nutrisi cair sebagai nutrisi pertama dan meningkat bertahap sampai ke nutrisi biasa.
- Setelah dilakukan endoskopi hemostasis, pasien dengan stigmata risiko tinggi dirawat untuk observasi setelah tindakan setidaknya selama 72 jam.
- Pada kasus dimana hemostasis secara endoskopi gagal dilakukan, maka pilihan lain adalah dilakukannya embolisasi perkutan.
- Jika ditemukan perdarahan karena ulkus peptikum, dilakukan pula pengetesan terhadap infeksi Helicobacter pylori. Untuk infeksi bakteri ini, dapat disimak di artikel dengan tautan ini.
Tatalaksana Lanjutan Pascarawat Inap
Aspirin dosis banyak digunakan terutama untuk pencegahan sekunder penyakit kardiovaskuler. Tentu penggunaan aspirin dosis rendah ini meningkatkan risiko perdarahan saluran cerna. Keputusan pemberian aspirin ini harus menimbang antara keuntungan pencegahan kejadian iskemia dengan risiko perdarahan. Berikut ini adalah bagaimana pemberian obat-obatan tersebut pada pasien dengan riwayat perdarahan saluran cerna bagian atas nonvariseal:
- Pada pasien dengan riwayat perdarahan saluran cerna bagian atas, pemberian NSAID kombinasi dengan PPI atau dengan penggunaan inhibitor COX-2 tunggal tetap berisiko meningkatkan kejadian perdarahan saluran cerna
- Pemberian kombinasi PPI dengan inhibitor COX-2 selektif lebih baik dalam menurunkan risiko perdarahan saluran cerna dibandingkan hanya menggunakan inhibitor COX-2 selektif saja
- Pada pasien yang menggunakan aspirin dosis rendah dan mengalami perdarahan saluran cerna atas akut, maka aspirin dihentikan. Aspirin dilanjutkan kembali sesegera mungkin saat risiko terjadinya kejadian kardiovaskuler melebihi risiko kejadian perdarahan.
- Pemberian clopidogrel tunggal memiliki risiko kemungkinan perdarahan saluran cerna bagian atas yang lebih besar dibandingkan kombinasi aspirin dengan PPI.
Kesimpulan
Asam trankesamat merupakan agen antifibrinolitik analog lisin yang bekerja menghambat interaksi plasmin dengan fibrin. Sebagian besar indiaksi untuk obat ini adalah mengurangi perdarahan. Obat ini harus hati-hati dipakai terutama dalam kondisi peningkatan terjadinya trombus atau peningkatan koagulasi darah.
Referensi
- Barkun AN, Bardou M, Kuipers EJ, Sung J, Hunt RH, Martel M, et al. International consensus recommendations on the management of patients with nonvariceal upper gastrointestinal bleeding. Ann Intern Med. 2010;152(2):101–13.
- Barkun AN, Almadi M, Kuipers EJ, Laine L, Sung J, Tse F, et al. Management of Nonvariceal Upper Gastrointestinal Bleeding: Guideline Recommendations From the International Consensus Group. Ann Intern Med. 2019 Dec 3;171(11):805–23.
- Gralnek I, Dumonceau J-M, Kuipers E, Lanas A, Sanders D, Kurien M, et al. Diagnosis and management of nonvariceal upper gastrointestinal hemorrhage: European Society of Gastrointestinal Endoscopy (ESGE) Guideline. Endoscopy. 2015;47(10):a1–46.
- Hearnshaw SA, Logan RFA, Lowe D, Travis SPL, Murphy MF, Palmer KR. Acute upper gastrointestinal bleeding in the UK: Patient characteristics, diagnoses and outcomes in the 2007 UK audit. Gut. 2011;60(10):1327–35.
- Lanas A, Dumonceau JM, Hunt RH, Fujishiro M, Scheiman JM, Gralnek IM, et al. Non-variceal upper gastrointestinal bleeding. Nat Rev Dis Prim. 2018;4:1–21.

Seorang dokter, saat ini sedang menjalani pendidikan dokter spesialis penyakit dalam FKUI. Peminat berbagai topik sejarah dan astronomi.