Unstable angina pectoris (UAP) dan non ST-elevated myocardial infarction (NSTEMI) merupakan bagian dari acute coronary syndrome (ACS) atau sindrom koroner akut (SKA). Seperti kita ketahui bahwa SKA terbagi menjadi 3 yaitu STEMI, NSTEMI, dan UAP. Namun, dalam penatalaksanaannya, terbagi menjadi dua kelompok yaitu STEMI dan SKA tanpa ST-elevasi (UAP dan NSTEMI). Setelah sebelumnya kita membahas mengenai tatalaksana STEMI, kali ini kita akan membahas mengenai kelompok yang kedua yaitu UAP dan NSTEMI.
Kembali menegaskan bahwa penatalaksanaan SKA sangat tergantung dari kecepatan pengobatan. Mengenali gejala awal sangat penting dalam mendeteksi adanya serangan jantung untuk memungkinkan penatalaksanaan sesuai waktu yang seharusnya. Berikut adalah kondisi yang harus diwaspadai mengarah ke kondisi serangan jantung ini adalah:
- Waspadai gejala nyeri dada, terutama bila seperti diremas, ditindih benda berat, menjalar ke lengan, punggung, leher, atau rahang
- Segera mencari pertolongan ke IGD rumah sakit terdekat, pertolongan pertama di rumah minum aspirin 160-300 mg
- Pertolongan segera harus dilakukan
- Pertolongan utama berupa revaskularisasi
- Pertolongan segera menyelamatkan fungsi otot jantung lebih baik
- Kontrol ketat faktor risiko kardiovaskuler, stop merokok, kendalikan gula darah, kontrol tekanan darah < 140/90 mmHg, aktivitas fisik yang baik, makan makanan yang sehat.
Daftar Isi
Epidemiologi dan Etiologi SKA
Seperti disebutkan di atas, SKA merupakan penyebab kematian terbanyak di seluruh dunia. Penyakit ini disebabkan berkurangnya aliran darah ke jantung karena penyempitan pembuluh darah koroner. Pembuluh darah koroner ini adalah nama pembuluh darah yang memperdarahi jantung, menyediakan pasokan makanan dan oksigen ke otot jantung yang senantiasa bekerja setiap waktu. Namun, dikarenakan faktor seperti gaya hidup, makanan, serta proses penuaan atau degenerative, pembuluh darah ini kemudian mengalami penyempitan.
Faktor risiko yang menyebabkan SKA dibagi menjadi factor yang bisa dimodifikasi dan faktor yang tidak bisa dimodifikasi. Faktor yang bisa dimodifikasi adalah
- Paparan tembakau, dapat berupa rokok, tembakau kunyah, e-cigarette, maupun perokok pasif
- Inaktivitas fisik termasuk gaya hidup sedenter
- Peningkatan berat badan, obesitas
- Hipertensi
- Dislipidemia, kadar lemak darah yang meningkat
- Diabetes
- Sindrom metabolic, yaitu sindrom yang terdiri dari hipertensi, obesitas, dislipidemia, dan resistensi insulin
Adapun faktor risiko yang tidak dapat diubah adalah:
- Riwayat keluarga adanya penyakit kardiovaskular prematur pada usia < 55 tahun untuk laki-laki dan < 65 tahun untuk perempuan
- Genetik, yaitu hiperkolesterolemia familial
- Chronic kidney disease (CKD)
- Cerebrovascular dan penyakit vaskular (stroke, aneurisma aorta, dll)
Patofisiologi SKA
Penyebab sumbatan mendadak pada pembuluh darah coroner adalah rupture atau pecahnya plak ateroskleoris. Plak aterosklerosis adalah plak atau benjolan di dalam pembuluh darah coroner sebagai akibat timbunan lemak di dalam dinding pembululuh darah. Plak tersebut dapat membesar dan pecah. Pada saat pecah, isi dari plak masuk ke lumen pembuluh darah membentuk bekuan darah yang akan menutup pembuluh darah menyebabkan serangan jantung.

Selain ruptur, erosi pada plak juga dapat menyebabkan penyumbatan coroner secara mendadak. Berbeda dari plak, plak erosi tidak memiliki cap, sel inflamasi, atau inti lipid. Lesi ini kaya akan matriks ekstraseluler seperti proteoglikan dan glikosaminoglikan. Plak erosi lebih banyak muncul sebagai ACS NSTEMI sedangkan plak ruptur lebih banyak ditemukan sebagai penyebab STEMI.
Perlu diperhatikan pula bahwa seiring waktu terjadinya thrombus, maka gumpalan yang terbentuk dapat mengalami stabilisasi. Hal ini menyebabkan perbedaan strategi pengobatan yang ditentukan oleh onset terjadinya sumbatan. Di bawah ini adalah gambaran bagaimana terjadinya stabilisasi thrombus:

Tipe Sumbatan dan Iskemia pada Sindrom Koroner Akut
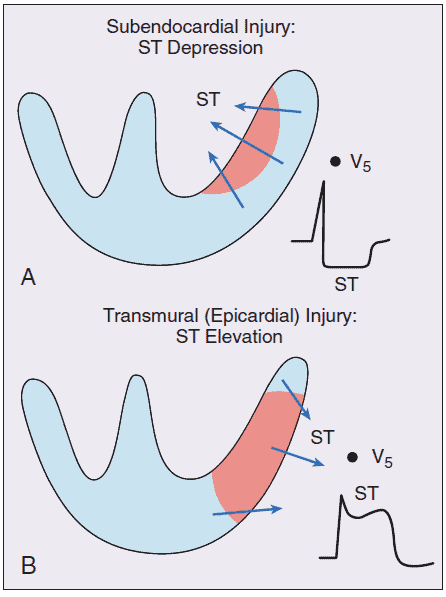
Penutupan pembuluh darah koroner ini dapat berupa penutupan total dan subtotal (gambar di bawah). Pada penutupan total pembuluh darah, akan menimbulkan iskemia tipe transmural. Pada iskemia transmural, seluruh ruas dinding pembuluh darah akan mengalami iskemia. Adapun pada penutupan subtotal, iskemia yang ada bersifat sebagian yaitu pada sisi subendokardial sehingga dinamakan iskemia subendokardial.

Perbedaan jenis iskemia inilah yang kemudian akan menimbulkan perbedaan pola EKG. Pada iskemia transmural, akan muncul pola ST-elevasi (STEMI). Sedangkan pada iskemia subendokardial, akan memunculkan pola EKG depresi segmen ST dan/atau inversi gelombang T.
Definisi dan Perbedaan STEMI dengan UAP dan NSTEMI
Sampai saat ini, SKA merupakan salah satu penyebab kematian terbanyak dengan kematian mencapai 8 juta kematian pada tahun 2013. Di Indonesia, SKA menempati urutan kedua setalah stroke sebagai penyebab kematian terbanyak. Seperti disebutkan di atas, SKA ini ada 3 kondisi atau penyakit yaitu:
- Unstable angina atau ACS UAP
- Non ST-elevated myocardial infarction (NSTEMI)
- ST-elevate myocardial infarction (STEMI)
Untuk membedakan ketiganya dilakukan dengan melihat pola EKG dan biomarker yaitu pemeriksaan enzim jantung. Untuk memudahkan, dapat melihat bagan di bawah ini:

Pada bagan tersebut, untuk mendefinisikan ACS UAP dan NSTEMI membutuhkan presentasi atau gejala berupa nyeri dada (berlaku juga untuk STEMI), kemudian gambaran EKG, dan pemeriksaan enzim jantung yaitu troponin. Pada diagnosis STEMI tidak memerlukan pemeriksaan enzim jantung namun cukup presentasi klinis dan gambaran EKG yang khas yaitu kenaikan dari segmen ST atau ST-elevation.
Adapun untuk ACS UAP dan NSTEMI, gambaran EKG dari keduanya sama yaitu dapat berupa depresi segmen ST atau inversi gelombang T. Yang membedakan antara ACS UAP dan NSTEMI adalah kenaikan dari enzim jantung. Pada ACS UAP, tidak terjadi kenaikan enzim jantung. Sebaliknya, pada NSTEMI terdapat kenaikan enzim jantung atau troponin.
EKG Kasus ACS Tanpa Elevasi Segmen ST (UAP atau NSTEMI)
Seperti disebutkan di atas bahwa EKG sangat penting membedakan antara STEMI dengan kasus ACS tanpa elevasi segmen ST. Untuk EKG kasus STEMI dibahas pada artikel tatalaksana STEMI. Sedangkan untuk kasus iskemi subendokaridal, yang dalam hal ini UAP dan NSTEMI, akan memperlihatkan dua pola utama yaitu:
- Depresi segmen ST
- Inversi atau mendatarnya gelombang T
Perlu diingat bahwa kondisi lain seperti hipertrofi ventrikel atau efek digoksin dapat menyebabkan gambaran depresi segmen ST atau inversi gelombang T. Namun, kondisi yang khas pada ACS adalah adanya dinamika atau perubahan segmen ST dan gelombang T yang berubah dari EKG baseline.
Depresi Segmen ST
Pola gambaran depresi segmen ST ada tiga yaitu upsloping, downsloping, dan horizontal. Gambaran ketiganya adalah sebagai berikut:


Dari ketiga gambaran segmen ST tersebut, tidak semuanya mutlak menunjukan kasus terjadinya iskemia atau ACS. Adapun untuk terjadinya iskemia atau infark miokard, maka ciri depresi segmen ST cirinya adalah sebagai berikut:
- Depresi horizontal atau downsloping ≥ 0,5 mm dari J-point (lihat ilustrasi gambar) pada ≥ 2 sadapan yang berdekatan kuat mengarah pada iskemia jantung
- Depresi segmen ST ≥ 1 mm lebih spesifik dan menunjukan prognosis yang lebih buruk
- Depresi segmen ST ≥ 2 mm di ≥ 3 sadapan berkaitan dengan kemungkinan besar probabilitas NSTEMI dan memprediksikan mortalitas yang signifikan (35% tingkat kematian dalam 30 hari)
- Pola depresi segmen ST upsloping tidak spesifik untuk iskemia jantung
- Pola ST depresi pada iskemia subendokardial tidak terlokalisasi
- Pada iskemia subendokardial terapat pola perpesi ST yang luas, terutama di sadapan I, II, V4-6 menunjukan iskemia subendokardial.
- Pola depresi ST yang luas plus adanya elevasi ST di aVR > 1 mm sugestif oklusi left main coronary artery (LMA)
- ST depresi yang terlokalisasi di daerah tertentu (terutama inferior atau hanya di lateral) lebih mungkin merupakan perubahan resiprokal akibat STEMI sehingga harus dicari adanya elevasi ST untuk menyingkirkan diagnosis STEMI
Inversi Gelombang T
Inversi gelombang T yang mengarah ke iskemia jantung subendokardial (UAP atau NSTEMI) adalah apabila:
- Minimal sedalam 1 mm
- Ada di ≥ dua sadapan yang berdekatan yang memiliki gelombang R yang dominan (rasio R/S >1)
- Dinamik (tidak ada di EKG yang sebelumnya atau terdapat perubahan gelombang T seiring waktu)

Perlu diingat bahwa inversi gelombang T hanya signifikan jika terlihat pada kompleks QRS dengan depleksi positif (gelombang R dominan). Inversi gelombang T dapat merupakan varian normal di sadapan III, aVR, dan V1.
Contoh EKG NSTEMI atau UAP

Gambar di atas adalah contoh EKG dengan gambaran depresi segmen ST yang luas yaitu di I, II, aVL, aVF, V4-6. Hal ini sesuai dengan adanya iskemia subendokardial. Hal lain yang patut dilihat adalah adanya ST elevasi di aVR. Hal ini menandakan posisi sumbatan kemungkinan di LMCA.

Gambar EKG di atas memperlihatkan adanya inversi gelombang T terutama di lateral (I, II, aVL, V4-6). Hal ini sesuai dengan gambaran EKG pada kasus iskemia dengan inversi gelombang T.

Pada gambar di atas juga menunjukan adanya depresi segmen ST yang luas, di I, II, aVL, aVF, V5-V6 disertai dengan iversi T di II, V5-V6. Disertai juga dengan gelombang Q di III, aVF, aVR, V1-2. Hal ini sesuai dengan iskemia subendokardial yang disebabkan sumbatan di berbagai tempat (multi-vessels disease).

Dari gambar di atas tampak adanya ST depresi di III dan aVF (inferior). Ingat bahwa iskemia subendokardial tidak terlokalisasi. Memang ini bukan EKG NSTEMI atau UAP. ST depresi pada EKG di atas merupakan resiprokral dari STEMI lateral. Jadi, ini adalah EKG STEMI lateral.
Cardiac Marker
Cardiac marker merupakan zat endogen yang ada di dalam sel jantung dan apabila terdeteksi di sirkulasi darah menandakan adanya kerusakan jantung. Dalam hal kasus atau penyakit infark miokardial, sel otot jantung yang mengalami infark atau kematian akan melepas cardiac marker ke darah sehingga apabila diukur di darah maka kadar cardiac marker tersebut akan meningkat.
Jenis-jenis Cardiac Marker sebagai Petanda Nekrosis Jantung
Cardiac marker yang dapat dipakai sebagai petanda adanya nekrosis atau kerusakan jaringan jantung adalah:
- Mioglobin
- Isoenzim kreatinin kinase (CK-MB)
- Troponin I jantung (trop I)
- Troponin T jantung (trop T)
Kreatinin kinase merupakan enzim jantung sedangkan mioglobin dan troponin merupakan protein (tanpa aktivitas enzim). Dari semua cardiac marker tersebut, troponin I merupakan petanda yang paling spesifik pada kondisi infark jantung. Berikut adalah ciri-ciri dari masing-masing cardiac marker tersebut:
| Cardiac marker | Meningkat | Puncak | Kembali ke baseline | Keterangan |
| Mioglobin | 1-4 jam | 4-12 jam | 24-36 jam | Muncul paling awal namun tidak spesifik |
| CK-MB | 4-9 jam | 24 jam | 48-72 jam | Banyak ditemukan di sitosol, dapat meningkat di kondisi lain selain infark |
| Tropoinin I/T | 4-9 jam | 12-24 jam | 7-14 hari | Paling spesifik, banyak terdapat di sarkomer jantung. Trop T kurang spesifik karena Trop T juga terdapat di otot rangka/skeletal |

Kemungkinan Di Luar Nekrosis Jantung yang Menyebabkan Peningkatan Cardiac Marker
Di Indonesia, untuk cardiac marker kasus ACS biasanya yang umum dipakai adalah CK-MB dan troponin T/I. Jika hanya terdapat atau memungkinkan diperiksa CK-MB, perlu diperhatikan kemungkinan penyebab lain peningkatan CK-MB yaitu pada kondisi:
| Kondisi penyakit | Keterangan |
| Miokarditis | Saat inflamasi aktif, CK-MB dapat meningkat signifikan (tetapi tidak selalu) |
| Miositis | Peningkatan CK-MB |
| Bedah jantung | Dapat meningkat baik CK total dan CK-MB |
| Distrofi otot | Kadang terjadi peningkatan CK-MB |
| Trauma otot | Meningkat baik CK total dan CK-MB |
| Emboli paru | Meningkat CK-MB |
| Rhabdomiolisis | Meningkat baik CK total dan CK-MB |
| Hipotermia | Adanya kerusakan otot jantung |
| Hipotiroidisme | Akibat penurunan bersihan atau clearence |
| Kejang | Peningkatan CK-MB karena keterlibatan jantung |
| Pelari jarak jauh | Kerusakan otot rangka |
| Gagal ginjal | Mekanisme belum diketahui |
| Overdosis alkohol | Efek toksik alkohol pada otot rangka dan otot jantung |
| Overdosis opiat | Morfin dan opiat lain dapat meningkatkan CK total dan CK-MB |
Walaupun troponin I merupakan yang paling spesifik diantara CK-MB dan troponin T, namun ada kondisi di luar infark yang menyebabkan peningkatan troponin I, yaitu:
- Antibodi heterofilik, termasuk human anti-mouse antibody (HAMA)
- Faktor rheumatoid
- Autoantibodi
- Protein monoklonal
- Makrotroponin
- Terbentuknya imunokompleks
- Interferensi dari bilirubin tinggi, hemolisis
- Clot dari fibrin
Evaluasi Awal pada SKA
Manifestasi atau gejala dari SKA beragam, mulai dari gejala akibat iskemia seperti angina, irama ireguelr, gagal jantung, adanya instabilitas hemodinamik seperti syok kardiogenik, atau sampai henti jantung.

Umumnya atau kebanyakan pasien datang ke IGD dengan keluhan nyeri dada atau angina. Nyeri dada yang berupa angina memiliki ciri retrosternal (dibalik tulang dada/sternum) dan muncul saat istirahat atau dengan aktivitas minimal, serta memberat dengan peningkatan aktivitas. Tidak semua nyeri dada tergolong ke dalam nyeri akibat iskemia jantung. Nyeri dada yang khas akibat iskemia jantung adalah sebagai berikut:
- Nyeri bersifat tumpul atau seperti dihimpit benda berat. Nyeri berada biasanya di belakang tulang dada (retrosternal), penderita biasanya menunjuk dada dengan kepalan atau telapak tangan, tidak menunjuk dengan jari tangan. Nyeri dapat terasa menyebar ke kedua lengan, leher, atau rahang
- Muncul saat istirahat atau aktivitas yang minimal
- Durasi nyeri lebih dari 10 menit
- Dapat berupa nueri yang baru terasa atau angina yang telah ada sebelumnya namun semakin nyeri atau durasi semakin lama
- Berkurang dengan istirahat atau obat nitrogliserin (diberikan di bawah lidah), namun tidak sampai hilang sama sekali.
- Terkadang tidak berupa nyeri dada, namun terasa nyeri di daerah lengan, bahu, punggung, leehr, rahang, ulu hati, atau telinga.
- Disertai dengan gejala lain dapat berupa mual, muntah, keringat dingin, nyeri perut, pingsan, atau lemas yang berat.
- Penyebab lain dari nyeri dada
- Kardiak
- Miokarditis/kardiomiopati
- Takiaritmia
- Gagal jantung akut
- Hipertensi emergensi
- Stenosis katup aorta
- Kardiomiopati Tako-Tsubo
- Spasme koroner
- Trauma kardiak
- Paru
- Emboli paru
- Pneumotoraks
- Bronkhitis, pneumonia
- Pleuritis
- Vaskular
- Diseksi aorta
- Aneurisme aorta simtomatik
- Stroke
- Gastrointestinal
- Esofagitis, refluks, atau spasme
- Ulkus peptikum, gastritis
- Pankreatitis
- Kolesistitits
- Ortopedik
- Gangguan muskuloskeletal
- Trauma dada
- Cedera/inflamasi otot
- Kostokondritis
- Patologi tulang spinal servikal
- Lainya
- Gangguan cemas
- Herpes zoster
- Anemia
- Kardiak
Pada pemeriksaan jasmani sering kali normal, namun dapat muncul tanda gagal jantung akut seperti
- Takiakrdia (nadi > 90 kali per menit)
- Tekanan darah sistolik < 90 mmHg
- Sianosis atau pucat
- Peningkatan tekanan vena jugular –> distensi vena jugular
- Dapat bradikardia dan gangguan konduksi jantung
- Gallop S3
- Rhonki basah halus bilateral
Dapat pula terdapat tanda komplikasi mekanik seperti murmur yang bisa menandai adanya ruptur tendae cordinae (regurgitasi mitral), atau VSD.
Diagnosis dan Penanganan Awal pada Pasien dengan Kecurigaan SKA
Pada pasien yang diduga SKA, tentu kita harus tentukan diagnosis terlebih dahulu. Untuk tatalaksana awal pada keadaan dimana masih belum ada diagnosis pasti, maka dilakukan:
- Segera lakukan EKG 12 sadapan, tentukan apakah SKA tipe STEMI atau UAP/Non-STEMI, bila perlu periksa sadapa jantung kanan (V3R dan V4R) dan sadapan posterior (V6-V7)
- Lakukan EKG 12 sadapan secara serial dalam satu jam pertama (misal saat datang, menit ke-15, dan menit ke-30) untuk melihat adakah tanda-tanda perubahan iskemia
- Periksa enzim jantung serial pada jam 0 dan 3. Enzim jantung yang diperiksa adalah troponin secara kuantitatif
- Berikan obat-obatan antiplatelet (aspirin 320 mg dan clopidogrel 320 mg), nitrat selama pasien nyeri dada, oksigen apabila saturasi < 90%
- Tentukan strategi revaskularisasi
- Bila STEMI: primary PCI atau fibrinolitik
- Selain STEMI (UAP atau NSTEMI), cek tanda-tanda perlunya segera diperlukan tindakan inasif (untuk tindakan < 2 jam), hitung risiko kematian (GRACE)
Diagnosis ACS UAP dan NSTEMI
Diagnosis SKA dapat dibuat yaitu dengan gabungan gejala dan tanda berikut:
- Gejala nyeri yang khas
- Elektrokardiografi (KG)
- Enzim jantung yang meningkat
STEMI dilihat bila ada elevasi segmen ST dari EKG. Adapun kenaikan enzim jantung membedakan NSTEMI dengan UAP. Pemeriksaan untuk enzim jantung yang disarankan adalah troponin I dan T:
- Saat pasien datang pertama kali
- 3-6 jam setelah muncul gejala nyeri jantung
- Lebih dari 6 jam bila
- Pada saat awal masuk nilai troponin normal
- Terdapat perubahan pada EKG atau risiko keamtian sedang-tinggi
- ESC merekomendasikan pemeriksaan serial biomarker pada jam 0 dan 3 untuk menyingkirkan adanya infark miokard. Apabila pada kedua pemeriksaan tersebut tidak konklusif, dapat diperiksa ulang 3-6 jam kemudian.
Pemeriksaan dengan memeriksa serial biomarker jam 0 dan jam 3 dengan menggunakan high sensitivity cardiac troponin (hs-cTn). Untuk mempermudah, perhatikan algoritma di bawah ini:

Mengenai diagnosis dan pola ACS NSTEMI dan UAP ini dapat juga disimak dalam video di bawah ini:
Tatalaksana Awal ACS UAP dan NSTEMI
- Oksigen diberikan apabila saturasi turun <90%
- Berikan nitrogliserin (NTG) sublingual 5 mg, dapat diulang 3 kali tiap 5 menit (maksimal 15 mg) bila tidak reda. Apabila sudah 3 kali masih belum reda, berikan NTG drip IV. Jangan berikan nitrat apabila pasien mengonsumsi phosphodiesterase inhibitor (contoh: Viagra)
- NTG IV drip juga dapat diberikan apabila pasien gagal jantung dengan edema paru dan hipertensi
- Analgesik berupa morfin dapat diberikan apabila angina tidak reda walaupun NTG sudah optimal
- Beta blocker diberikan apabila tidak ada gagal jantung, syok kardiogenik, bradikardia, atau kontraindikasi lainnya. Berikan sustained-release metoprolol succinate, carvedilol, atau bisoprolol
- Calcium channel blockers (CCB) dapat diberikan apabila terdapat iskemia walaupun telah diber nitrat dan beta-blocker. CCB tidak boleh diberikan apabila terdapat disfungsi LV, syok akrdiogenik, PR interval > 240 ms, AV blok derajat II atau III tanpa pacemaker. CCB yang diberikan adalah yang bersifat long acting.
- Statin yang diberikan pada kasus ACS adalah yang bersifat high intensity statin. Berikut ini adalah jenis-jenis statin dibagi atas intensitasnya. Perhatikan bahwa tidak selalu meningkatkan dosis akan meningkatkan intensitas dari statin tersebut.
- High intensity statin
- Atorvastatin 40-80 mg
- Rosuvastatin 20-40 mg
- Moderate-intensity statin
- Atorvastatin 10-20 mg
- Rosuvaastatin 5-10 mg
- Simvastatin 20-40 mg
- Pravastatin 40-80 mg
- Lovastatin 40 mg
- Fluvastatin XL 80 mg
- Fluvastatin 2 x 40 mg
- Pitivastatin 2-4 mg
- High intensity statin
- ACE-inhibitor atau ARB diberikan pada saat awal dan diberikan seterusnya untuk pasien dengan:
- LVEF < 40%
- Diabetes
- Hipertensi
- CKD stabil
Antiplatetelt dan Antikoagulan pada ACS UAP dan NSTEMI
- Aspirin loading dose diberikan segera dengan dosis 160-320 mg dilanjutkan dengan dosis rumatan 80-320 mg
- Apabila tidak toleran terhadap aspirin, diberikan loading dose clopidogrel, dilanjutkan dosis rumatan
- Antikoagulan
- Enoxaparin SK selama perawatan sampai dilakukan PCI
- Bivalirudin sampai angiografi atau PCI hanya pada early invasive strategy
- Fondaparinux selama perawatan sampai dilakukan PCI
- Unfractionated heparin (UFH) sampai 48 jam atau sampai dilakukannya PCI
- Fibrinolitik tidak dianjurkan untuk non-ST elevated SKA
- Untuk membandingkan mekaniske kerja anti trombotik dan antikoagulan ini dapat disimak gambar di bawah ini:

Adapun berikut ini adalah penggunaan beserta dosis antikoagulan pada kasus ACS UAP dan NSTEMI. Perlu diperhatikan dalam keadaan penurunan fungsi ginjal, diperlukan penyesuaian dosis yang sesuai dengan tabel di bawah ini:
| Antikoagulan | eGFR ≥30 mL/min/1.73m2 | eGFR 15–29 mL/min/1.73m2 | eGFR <15 mL/min/1.73m2 |
| UFH | Sebelum korangiografi: 60–70 IU/kg i.v. (max 5000 IU) dan 12–15 IU/kg/jam, max 1000 IU/jam, target aPTT 1.5–2.5x kontrol Saat PCI: 70-100 IU/kg i.v. (50–70 IU/kg jika bersamaan dengan GPIIb/IIIa inhibitor) | Tanpa perubahan | Tanpa perubahan |
| Enoxaparin | 1 mg/kg s.c. bid | 1 mg/kg s.c. qDay | Tidak diberikan |
| Fondaparinux | 2.5 mg s.c. qDay | Tidak diberikan bila eGFR < 20 mL/min/1.73m2 | Tidak diberikan |
Strategi Invasif Kasus ACS UAP dan NSTEMI
Revaskularisasi merupakan gold standard untuk kasus SKA baik pada STEMI, UAP, maupun NSTEMI. Namun, PCI tidak dianjurkan untuk pasien yang secara hemodinamil stabil. Diagnosis yang cepat serta ketersediaan fasilitas harus segera diperhatikan mengingat apakah revasakularisasi secara invasif diperlukan pada kasus yang kita hadapi. Di bawah ini adalah alur tatalaksana kasus ACS UAP dan NSTEMI.

Perlu diingat bahwa istilah revaskularisasi pada kasus ACS UAP dan NSTEMI bukanlah primary PCI. Strategi invasif pada ACS UAP dan NSTEMI tergantung dari risiko atau jenis pasien yang dihadapi. Tabel di bawah ini menjelaskan jenis pasien beserta strategi invasif yang dianjurkan.
| Strategi Terapi | Karakter Pasien |
| Tindakan invasif segera | Angina/ nyeri dada refrakter Tanda dan gejala gagal jantung, atau regurgitasi mitral baru atau perburukan Hemodinamik tidak stabil atau syok kardiogenik Angina rekuren saat istirahat walaupun terapi medis sudah optimal Takikradia ventrikel atau fibrilasi ventrikel |
| Ischemic-guided strategy | Risiko rendah (TIMI 0 or 1, GRACE < 109) Wanita risiko rendah, troponin negative Preferensi pasien atau dokter dengan tanpa ciri risiko tinggi pada pasien |
| Strategi tindakan invasif awal/early invasive (< 24 jam) | Skor GRACE > 140 Perubahan kadar troponin yang sesuai dengan infark Angina baru pasca infark ST-depresi yang baru |
| Delayed invasive strategy (24-72 jam) | Penderita diabetes mellitus Gangguan ginjal (GFR < 60 mL/min/1.73m2) Penurunan sistolik LV (LVEF < 40%) Angina post infark PCI dalam 6 bulan sebelumnya Riwayat CABG GRACE score 109-140; TIMI Score ≥2 |
Yang dimaksud strategi invasif tentu dapat berupa revaskularisasi melalui kateterisasi. Pada tabel tersebut dicantumkan penilaian risiko dengan memakai skor TIMI dan GRACE. Di bawah ini adalah gambar bagaimana menilai risiko pasien yang mengalami serangan jantung dengan menggunakan skor GRACE:

Untuk memudahkan, kita dapat menghitung skor GRACE dengan kalkulator di tautan ini.
Adapun untuk perhitungan skor TIMI untuk UAP/NSTEMI adalah sebagai berikut:
| Kriteria inklusi | Skor |
| Usia ≥ 65 tahun | 1 |
| ≥ tiga faktor risiko (hipertensi, diabetes, riwayat keluarga, lipid, merokok) | 1 |
| Terdapat CAD (stenosis ≥ 50%) | 1 |
| Pemakaian aspirin dalam 7 hari terakhir | 1 |
| Angina berat (≥ 2 episode dalam 24 jam) | 1 |
| Deviasi segmen ST ≥ 0,5 mm | 1 |
| Peningkatan marker kardiak | 1 |
Contoh Kasus NSTEMI
Untuk lebih memahami, mari kita coba ikuti contoh kasus penanganan kasus NSTEMI berikut.
Anamnesis dan Evaluasi Awal
Seorang laki-laki berusia 64 tahun datang ke IGD dengan keluhan sesak memberat 12 jam SMRS. Sesak napas memberat, dirasakan dalam keadaan istirahat, memberat dengan aktivitas, berbaring datar. Sulit tidur, posisi berbaring dengan setengah duduk, tidak ada nyeri dada atau dada tertindih benda berat. Ada nyeri ulu hati, memberat dengan aktivitas, tidak menjalar. Tak ada kelemahan sesisi, tak ada demam, tak ada batu berdahak, kaki tidak membengkak. Adapun perjalanan penyakit pada pasien adalah sebagai berikut:

Pada pemeriksaan fisis didapatkan keadaan pasien tampak sakit sedang, compos mentis. Adapun tanda vital adalah sebagai berikut:
- Tekanan darah 138/82 (102) mmHg
- Nadi 82 kali/mnt, reguler, isi cukup
- Frekuenasi napas 22 kali /mnt, reguler, kedalaman cukup
- Suhu 36,6OC
- Sat O2 92% room air, % (nasal kanul 2-4 liter per menit)
Pada pemeriksaan fisi yang signifikan adalah sebagai berikut
- Tidak tampak pucat, tidak ada pembesaran kelenjar gondok
- JVP meningkat 5+3 cmH2O
- Terdapat rhonki basah halus bilateral
- Bunyi jantung reguler tidak ada murmur atau gallop S3
- Edema piting bilateral
- Astenikus, BB 83 kg, TB 165 cm, IMT 30,5 kg/m2(obese 2)
Pada kasus ini, gejala menunjukan gagal jantung. Namun, perlu dicatat bahwa salah satu pencetus penyebab gagal jantung adalah adanya iskemia atau ACS sehingga dari awal langsung dilakukan pemeriksaan EKG.
Adapun hasil EKG pasien adalah sebagai berikut:

Pada gambaran EKG tersebut tampak terdapat tanda iskemia berupa depresi ST dan inversi gelombang T yang signifikan dan luas. Selain itu ditemukan pula infark lama anteroseptal dan LBBB.
Penanganan Awal
Secara klinis di IGD kesan klinis adalah pasien datang dengan manifestasi gagal jantung yang dicetuskan ACS tanpa ST elevasi serta yang dalam hal ini bisa UAP atau NSTEMI dan juga penyakit jantung hipertensi (HHD). Untuk itu. dilakukan panganan awal sebagai berikut:
- Oksigen nasal kanul 2-4 liter/menit, target saturasi >96%
- Balans cairan minus 250-500 mL/hari
- Venflon
- Furosemide 2 x 40 mg IV
- Aspirin 320 mg
- Clopidogrel 300 mg
- Nitrat tidak diberikan karena tidak ada nyeri dada, namun jika muncul nyeri dada, ISDN 5 mg sublingual bila nyeri dada, dapat diulang maksimal 3 kali (maksimal 15 mg)
- Bisoprolol tidak diberikan karena klinis kongesti
- Amlodipin diganti ramipril 1 x 2,5 mg
- Antikoagulan lovenox 2 x 0,8 mL bila tidak ada gangguan ginjal.
- Atorvastatin 1 x 40 mg
- Laxadin 2 x 15 mL, mencegah mengejan
Selanjutnya adalah pemilihan strategi invasif dengan menghitung faktor risiko dan evaluasi komorbid. Hasilnya adalah sebagai berikut:
| Pemeriksaan | Hasil |
| DPL | 14,2/45,7/12000/314000 |
| AGD | 7,468/26/94,5/19/98% |
| Ureum | 30 |
| Kreatinin/eGFR | 1,12/71,63 |
| GDS | 141 |
| CK | 440,8 |
| CK-MB | 37,3 |
| Trop I | 404 |
| Trop I kedua (3-6 jam) | 688 |
| AST/ALT | 207/181 |

Penentuan Strategi Invasif
Jadi, dikarenakan adanya peningkatan enzim jantung, maka kita berhadapan dengan kasus NSTEMI. Untuk menentukan strategi invasif, dihitung faktor risiko. Di kasus ini didapatkan TIMI4, GRACE 141, KILLIP 3. Sehingga, strategi yang dipilih adalah early invasive strategy dengan angioplasti perkutan dalam 24 jam.
Kesimpulan IGD
Setelah dilakukan evaluasi di IGD, pasien ditransfer ke ruang rawat ICCU dengan daftar masalah sebagai berikut:
- ADHF
- NSTEMI lateral, KILLIP 3, GRACE 141, TIMI 4
- Hipertensi dengan HHD
- Infark lama anteroseptal
- LBBB
- Peningkatan transaminase
- CVD stroke iskemik lama
Adapun terapi yang dilanjutkan adalah:
- Angioplasti perkutan dalam 24 jam
- Oksigen nasal kanul 2-4 liter/menit, target saturasi >96%
- Diet RG 1900 kkal, protein 1,2 g per kg per hari
- Balans cairan minus 250-500 mL/hari
- Venflon
- Furosemide 2 x 40 mg IV
- Aspirin 1 x 160 mg (rumatan)
- Clopidogrel 1 x 75 mg (rumatan)
- ISDN 5 mg sublingual bila nyeri dada, dapat diulang maksimal 3 kali (maksimal 15 mg)
- Bisoprolol tunda selama kongesti
- Ramipril 1 x 2,5 mg
- Antikoagulan lovenov 2 x 0,8 mL
- Atorvastatin 1 x 40 mg
- Laxadin 2 x 15 mL
Evaluasi lanjutan selanjutnya:
- Korangiografi
- Profil lipid, GDP/2PP, HbA1C, asam urat, korangiografi, echocardiografi
- Serial AST/ALT
- HBsAg, anti-HCV
Hasil Pemeriksaan Lanjutan
Dalam 24 jam pasien kemudian dilakukan korangiografi dan bila memungkinkan angioplasti per kutan. Hasilnya adalah sebagai berikut:
- LMS : Stenosis 40% distal
- LAD: Stenosis 60% di osteal, stenosis oklusi total di proksimal dan mendapat kolateral dari RCA
- LCX: Stenosis 50% di osteal proksimal, stenosis difus di mid distal, stenosis 70% difus di proksimal mid dan oklusi total distal OM1
- RCA: Oklusi total di mid, AV branch, memberikan kolateral ke distal RCA dan LAD

Kesimpulan dari angiografi tersebut adalah pasien dengan CAD 3 vessels disease sehingga akhirnya tidak dilakukan angioplasti namun direncanakan dibahas secara multidisiplin untuk pertimbangan dilakukan CABG atau bypass.
Adapun hasil ekhokardiografi adalah sebagai berikut:
- Dilatasi RA dan LV
- Hipokinetik global dengan komponen akinetik (anteroseptal segmen basal, mid, apikal)
- Fungsi sistolik LV menurun (EF 19%)
- Fungsi sistolik RV baik
- Disfungsi diastolic LV grade III
Kesimpulannya adalah terdapat penurunan fungsi jantung dengan EF 19% sehingga pasien menderita gagal jantung atau heart failure dengan penurunan fraksi ejeksi (HFrEF).
Kesimpulan Kasus
Kasus di atas sebenarnya termasuk kasus yang kompleks. Banyak komorbid dengan faktor risiko yang belum terkontrol. Pada akhirnya, ditemukan sumbatan yang ekstensif sehingga harus dilakukan CABG. Namun, dikarenakan banyak komorbid ditambah gagal jantung dengan pengurangan fraksi ejeksi, maka pertimbangan untuk dilakukan tindakan CABG harus dipertimbangkan secara menyeluruh dengan melibatkan banyak disiplin ilmu.
Mengenai tatalaksana UAP dan STEMI bedasarkan kasus di atas, juga dapat disimak di video di bawah ini:
Kesimpulan
ACS UAP dan NSTEMI merupakan bagian penting dari serangan jantung. Kondisi tersebut memerlukan penilaian beratnya risiko untuk menentukan strategi vaskularisasi invasif yang terpilih. Pengetahuan mengenai cara diagnosis, pemberian tatalaksana awal, serta penentuan strategi vaskularisasi invasif penting dimiliki dalam menghadapi kasus ACS UAP dan NSTEMI ini.
Sumber
- Amsterdam EA, Wenger NK, Brindis RG, Casey DE, Ganiats TG, Holmes DR, et al. 2014 AHA/ACC Guideline for the Management of Patients With Non-ST-Elevation Acute Coronary Syndromes: A Report of the American College of Cardiology/American Heart Association Task Force on Practice Guidelines. Circulation. 2014 Dec 23;130(25):e344–426.
- Eisen A, Giugliano RP, Braunwald E. Updates on Acute Coronary Syndrome. JAMA Cardiol. 2016 Sep 1;1(6):718.
- Roffi M, Patrono C, Collet J-P, Mueller C, Valgimigli M, Andreotti F, et al. 2015 ESC Guidelines for the management of acute coronary syndromes in patients presenting without persistent ST-segment elevation. Eur Heart J. 2016;37(3):267–315.
- https://litfl.com/myocardial-ischaemia-ecg-library/

Seorang dokter, saat ini sedang menjalani pendidikan dokter spesialis penyakit dalam FKUI. Peminat berbagai topik sejarah dan astronomi.


Comments 4
Terimakasih banyak dokter, sangatt sangattt bersyukur ketemu website ini 😭
tadinyaa saya sedang kesusahan memahami tentang tuberkulosis untuk saya paparkan tutorial, pas membuka website ini, waaahhhh saya senang sekalii, saya langsung buka materi materi lainnn, semuanya begitu jelasss, ilmu semahal ini juga diberikan secara gratis oleh dokter Cecep, saya langsung cuss follow instagram beliau dan susbscribe akun youtube nyaaa, sangatttttt bersyukur menemukan orang baik seperti dokter, terimakasih banyak yaa dokter, saya mengharapkan segala hal hal baik di dunia ini selalu menghampiri dokter 🫡🙏
Sangat membantu saya dalam memahami topik SKA dan tata laksananya. terima kasih dokter
Ya allah makasih banyak dokter. Sangat membantu saya yang sedang ingin memahami uap dan nstemi ini dokter😊. Dritadi mendidih baca buku, pas baca ini seperti dalam freezer, adem ayem, tak seribet yg saya pikirkan ternyata. Jazakallah khair dokter
Author
Itu juga yang banyak saya rasakan. Kadang untuk memahami sesuatu perlu membaca berbagai sumber dan bahkan harus melewati pengalaman langsung.
Saya mencoba menulis sejauh pemahaman dan pengalaman saya menangani kasus ini. Jika memang membantu memahami, saya merasa senang sekali. Tapi kalau ada yang dirasa kurang pas atau membingungkan jangan sungkan untuk memberi masukan supaya bisa diperbaiki.