Atrial fibrilasi (AF) merupakan suatu kondisi dimana pompa jantung bekerja tidak teratur. Keadaan ini terjadi karena laju jantung didorong oleh kontraksi atrium yang bekerja secara tidak teratur dan cepat. Dalam keadaan normal, impuls listrik jantung bersumber dari atrium kanan di suatu tempat yang bernama SA node. Pada keadaan atrial fibrilasi SA node ini diambil alih oleh banyak fokus yang berpindah-pindah secara sembarangan di atrium. Akibatnya, impuls yang muncul menjadi tidak teratur sehingga respon jantung menjadi terganggu. Akibat yang ditimbulkan adalah gangguan kemampuan jantung dalam memompa sehingga memunculkan keadaan gagal jantung (mengenai gagal jantung dapat melihat pada tautan ini: Mengenal Gagal Jantung atau Heart Failure) dan rentan terbentuknya bekuan darah dalam jantung. Apabila bekuan ini lepas, dapat menimbulkan stroke.
Atrial fibrilasi dijumpai pada banyak keadaan diantaranya (January CT, et al. Circulation. 2014 Dec 2;130(23):e199-267):
Kelompok usia ≥ 65 tahun
- Hipertensi (83%)
- Penyakit jantung iskemik (64%)
- Dislipidemia (62%)
- Gagal jantung (51%)
- Anemia (42%)
- Artritis (40%)
- Diabetes mellitus (37%)
- CKD (32%)
- COPD (23%)
- Katarak (23%)
Kelompok usia < 65 tahun
- Hipertensi (81%)
- Penyakit jantung iskemik (65%)
- Dislipidemia (61%)
- Gagal jantung (59%)
- Diabetes mellitus (53%)
- Anemia (46%)
- CKD (40%)
- Artritis (33%)
- Depresi (33%)
- COPD (31%)
Daftar Isi
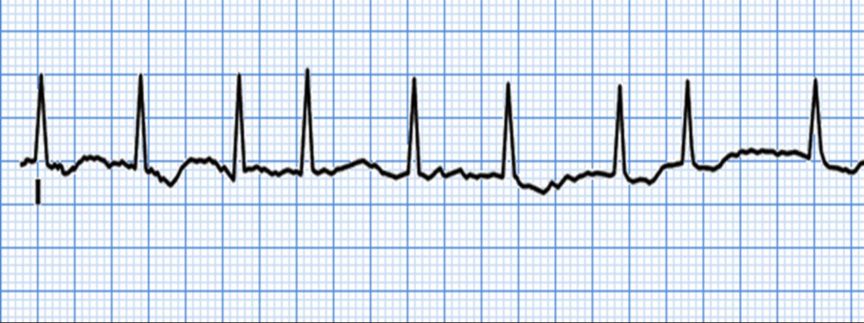
Takikardia Atrial
Atrial fibrilasi ini merupakan bagian dari kelompok atrial aritmia yaitu dimana denyut atrium dari jantung berdetak dengan cepat. Untuk menentukannya dapat dilihat dari morfologi gelombang P pada EKG dimana pada AF, gelombang P tidak teratur dan tidak jelas terlihat. Berikut adalah bagan yang memperlihatkan kelompok atau pembagian dari takikardia atrial:
Gambaran EKG Atrial Fibrilasi
AF adalah aritmia supraventrikuler dengan ciri EKG berupa osilasi gelombang di basal (gelombang f) dengan amplitudo yang rendah dan disertai ritme ventrikel (kompleks QRS) yang ireguler atau tidak teratur. Frekuensi gelombang f dapat mencapai 300-600 kali/menit dengan bentuk dan amplitudo gelombang yang bervariasi, sedangkan pada atrial flutter biasanya 250-350 kali per menit dengan frekuensi dan morfologi yang teratur. Di bawah ini adalah gambaran perbedaan gambaran EKG antara AF dengan atrial flutter:

Namun, terkadang di sadapan V1, gelombang f dapat tampak jelas dengan morfologi yang homogen seperti flutter. Dalam kondisi ini, iregularitas atau ketidakteraturan gelombang QRS menjadi dasar untuk diagnosis AF. Gambaran EKG dalam kondisi tersebut dapat disimak di bawah ini:

Dalam kondisi tertentu, gelombang f sangat halus dan tidak terlihat. Dalam kondisi ini, diagnosis AF ditegakan dengan melihat frekuensi QRS yang tidak teratur. Di bawah ini adalah contoh kondisi tersebut:

Kadangkala, apabila laju ventrikel sangat cepat (>170 kali/menit) atau rapid ventricular response, pola interval gelombang QRS menjadi tampak seperti teratur. Dalam kondisi ini, cukup sulit untuk menentukan apakah kasus tersebut kasus AF dengan rapid ventricular response atau kasus SVT. Berikut adalah gambaran AF dengan gelombang QRS yang tampak teratur:

Jenis-jenis Atrial Fibrilasi
- Paroksismal AF
- AF yang mengalami terminasi atau berhenti secara spontan atau dengan intervensi dalam waktu 7 hari setelah onset pertama kali terjadinya AF
- Episode AF dapat muncul dengan ferkuensi yang bermacam-macam
- AF persisten: AF yang terus terjadi > 7 hari
- Long-standing persistent AF: AF dengan durasi terjadi > 12 bulan
- AF permanen
- Dapat ditujukan pada keadaan dimana pasien maupun dokter memutuskan untuk menghentikan upaya untuk mengembalikan keadaan ke irama sinus
- Lebih ke arah sikap terapi dibandingkan dengan kondisi patofisiologi
- Dapat berubah seiring gejala dan intervensi seiring berjalannya perjalanan terapi
- AF nonvalvular: AF tanpa keberadaan stenosis mitral, katup jantung mekanik maupun bioprostetik, atau mitral valve repair
Tipe Klinis Atrial Fibrilasi
- AF sekunder akibat gangguan/penyakit struktur jantung
- AF pada pasien dengan disfungsi sistolik atau diastolik, hipertensi lama dengan LVH, gangguan struktur jantung lainnya. Onset AF biasanya menjadi penyebab pasien dirawat di rumah sakit dan menjadi petanda prognosis yang buruk.
- Terjadi karena peningkatan tekanan atrium dan remodelling struktur atrium bersamaan dengan aktivasi saraf simpatis dan sistem renin-angiotensin.
- AF fokal
- Cirinya biasanya pasien dengan AF paroksismal yang berulang dan episode pendek. Sering simtomatik, pasien usia muda dengan gelombang AF yang kasar, ektopi atrial, dan atrial takikardia yang memburuk menjadi AF
- Triger terlokalisasi, pada kebanyakan kasus berasal dari vena pulmonalis
- AF dengan satu atau beberapa motor reentrant juga bagian dari AF fokal
- AF poligenik
- Pada keadaan dimana terdapat gangguan gen yang dibawa sehingga terdapat riwayat AF pada keluarga yang terjadi pada usia muda
- Masih dalam tahap penelitian
- AF posoperasi
- AF onset baru yang muncul setelah operasi besar, umumnya operasi jantung, pada pasien yang sebelum operasi dengan irama sinus dan tanpa riwayat AF sebelumnya.
- Faktor akut: inflamasi, stess oksidatif atrial, tonus simpatis yang tinggi, perubahan elektrolit, dan overload serta kemungkinan berinteraksi dengan substrat yang ada sebelumnya.
- AF pada mitral stenosis dan katup jantung prostetik
- AF pada stenosis mitral, bedah katup jantung, dan pada beberapa kasus, penyakit valvular
- Peningkatan tekanan atrium kiri dan overload volume menjadi pendorong utama pembesaran atrium dan remodelling atrium kiri
- AF pada atlit
- Biasanya paroksismal, berhubungan dengan durasi dan intensitas latihan
- Peningkatan tonus vagal dan volume atrial
- AF monogenik
- AF pada pasien dengan kardiomiopati termasuk channelopathy
- Mekanisme aritmogenik juga berperan pada proses munculnya AF
Mekanisme Terjadinya AF dan Stroke Akibat AF


| Mekanisme Patofisiologi | Keadaan klinis yang berkontribusi pada gangguan patofisiologi | Konsekuensi fungsional maupun mekanik proaritmia |
|---|---|---|
| Perubahan matriks ekstraseluler, fungsi fibroblas, dan sel lemak | ||
| Fibrosis interstitial | AF (terutama AF dengan beban tinggi), hipertensi, gagal jantung, penyakit katup (melalui mekanisme tekanan dan oveload volume atrium) | Disosiasi elektrik, blok konduksi, peningkatan kompleksitas dari AF |
| Infiltrasi inflamasi | Respon profibrotik, peningkatan kompleksitas dari AF | |
| Deposisi amiloid | Penuaan, gagal jantung, penyakit jantung koroner (melalui parut atrium), faktor genetik | Gangguan konduksi |
| Gangguan kanal ion | ||
| Remodeling kanal ion | AF (terutama AF dengan beban tinggi), predisposisi genetik terhadap AF | Pemendekan siklus AF (jika terjadi takikardia atrial), pemanjangan siklus AF (pada gagal jantung), peningkatan heterogenitas dari repolarisasi atrium |
| Instabilitas pemanfaatan ion kalsium | AF dengan beban tinggi, gagal jantung, dan hipertensi (dari proses peningkatan aktivitas simpatis) | Peningkatan kemungkinan terjadinya ektopi |
| Redistribusi gap-junction | AF | Gangguan konduksi |
| Gangguan miosit | ||
| Apoptosis dan nekrosis | Penyakit jantung koroner, gagal jantung (melalui kematian kardiomiosit dan parut atrium) | Induksi penggantian miosit oleh parut fibrosis |
| Hipertrofi miosit | Dilatasi atrium, AF | Peningkatan gangguan konduksi |
| Gangguan endotel dan pembuluh darah | ||
| Perubahan mikrovaskular | Aterosklerosis, penyakit arteri koroner dan perifer, AF | Iskemia atrial, heterogenitas dari fungsi elektrik, remodeling struktur |
| Remodeling endokardial | Peningkatan pembentukan trombus | |
| Perubahan sistem saraf otonom | ||
| Hiperinervasi simpatis | Gagal jantung, hipertensi | Peningkatan propensitas ektopi |
Kematian dan Kecacatan yang Berhubungan Atrial Fibrilasi
- Kematian: Meningkatnya kematian khususnya kematian akibat kardiovaskuler karena sudden cardiac death, gagal jantung, atau stroke
- Stroke: AF menjadi penyebab pada 20-30% kasus strroke dengan peningkatan jumlah pasien yang mengalami sroke akibat “silent”, AF paroksismal
- Perawatan di rumah sakit: Pasien yang mengalami AF mengalami hospitalisasi sekitar 10-40%
- Kualitas hidup: Penurunan kualitas hidup independen terhadap kondisi kardiovaskuler
- Disfungsi ventrikel kiri dan gagal jantung: Gangguan ventrikel kiri terjadi pada 20-30% pasien AF. AF menyebabkan atau memperburuk kondisi disfungsi ventrikel kiri pada banyak pasien sedangkan lainnya mempunyai fungsi LV yang terjaga walaupun AF dalam jangka waktu lama.
- Penurunan fungsi kognitid dan demensia vaskuler: Penurunan fungsi kognitif dan demensia vaskuler tetap dapat terjadi walaupun dalam terapi antikoagulan. Lesi white matter pada otak lebih banyak terdapat pada pasien AF dibandingkan tanpa AF.
Sejarah Perkembangan Terapi Atrial Fibrilasi

Evaluasi Awal pada Kasus Atrial Fibrilasi
Pada pasien dengan kecurigaan AF, diagnosis tegak dengan adanya bukti adanya AF dengan EKG. Kemudian, setelah diagnosis tegak dilakukan evaluasi risiko terjadinya tromboembolisme dengan CHA2DS2-VASc pada AF non vaskular dan evaluasi risiko perdarahan dengan skor HASBLED.
- CHA2DS2-VASc
- Gagal jantung kongstif (1 poin), hipertensi (1 poin), usia ≥ 75 tahun (2 poin), diabetes (1 poin), stroke/TIA/gejala tromboemboli (2 poin), penyakit vaskuler seperti miokard infark, PAD, atau plak aorta (1 poin), usia 65-74 tahun (1 poin), jenis kelamin perempuan (1 poin)
- Pemberian antikoagulan dengan skor ≥2 (risiko stroke ≥2,2% per tahun)
- Untuk mempermudah skor CHA2DS2-VASc dapat mempergunakan kalkulator dengan tautan ini.
- HAS-BLED
- Hipertensi (1 poin), gangguan fungsi hati (1 poin), stroke atau riwayat stroke (1 poin), perdarahan (1 poin), labil INR (1 poin), usia ≥65 tahun (1 poin), konsumsi alkohol (1 poin), dan penggunaan anti platelet atau NSAID (1 poin).
- Kondisi risiko tinggi perdarahan apabila skor ≥3
- Untuk mempermudah skor HAS-BLED dapat mempergunakan kalkulator dengan tautan ini.

Penilaian Modified European Heart Rhythm Assosiation (EHRA) Symptom Scale
- EHRA 1
- Tanpa gejala
- AF tidak menyebabkan gejala
- EHRA 2a
- Ringan
- Aktivitas normal, tidak terpengaruh gejala AF
- EHRA 2b
- Sedang
- Aktivitas harian normal tidak terganggu oleh gejala yang berkaitan dengan AF tetapi pasien merasa terganggu
- EHRA 3
- Berat
- Aktivitas normal terpengaruhi oleh gejala yang berhungan dengan AF
- EHRA 4
- Disabling
- Aktivitas normal berhenti akibat gejala AF
Manajemen Pasien dengan AF Akut serta Luaran yang Diharapkan


Terapi Anti Trombotik pada Atrial Fibrilasi
Terapi antitrombotik harus disesuaikan dengan kondisi individu dengan mempertimbangkan risiko stroke dan perdarahan serta pilihan pasien. Pemilihan antitrombotik tidak bergantung pada jenis AF apakah paroksismal, persisten, atau permanen
Penilaian risiko stroke dan target terapi pemberian antikoagulan pada pasien AF
- Pada pasien AF non valvular, penilaian risiko stroke digunakan skor CHA2DS2-VASc (IB)
- Pasien AF non valvular dengan CHA2DS2-VASc ≥2 dan memiliki CKD end stage atau dengan hemodialisa sangat beralasan untuk memberikan antikoagulan warfarin dengan INR 2-3 (IIaB)
- Pasien AF non valvular dengan CHA2DS2-VASc 1 dapat diberikan pilihan tidak diberikan antikoagulan, diberikan aspirin, atau tetap diberikan antikoagulan (IIbC)
- Pasien AF non valvular dengan CHA2DS2-VASc ≥2 dan memiliki CKD sedang-berat dapat dipertimbangkan pemberian NOAC dengan dosis yang disesuaikan, namun profil keamanan secara pasti dengan NOAC tersebut belum tersedia (IIbC)
- Pasien dengan katup jantung mekanik direkomendasikan menggunakan antikoagulan warfarin dengan target INR 2-3 atau 2,5-3,5 tergantung dari tipe dan lokasi dari prostese (IB)
- Pada pasien dengan AF non valvular dengan riwayat stroke, TIA, atau skor CHA2DS2-VASc ≥2 maka direkomendasikan antikoagulan oral dengan pilihan:
- Warfarin (INR 2-3) (IA), misal simarc
- Dabigatran (IB), misal pradaxa
- Rivaroxaban (IB), misal xarelto
- Avixaban (IB), misal eliquis
- Pada pasien yang mendapatkan warfaring, monitor INR dilakukan per minggu saat inisiasi dan per bulan jika INR sudah stabil (IA)
- Pada pasien AF non valvular yang tidak dapat dipertahankan nilai INR melalui terapi warfarin, dapat mengganti ke direct thrombin inhibitor atau inhibitor faktor Xa (dabigatran, rivaroxaban, or apixaban) (IC)
- Evaluasi ulang kebutuhan dan pilihan terapi anti trombotik secara periodik dianjurkan untuk menilai risiko stroke dan perdarahan (IC)
- Fungsi ginjal harus dievaluasi sebelum diberikan NOAC dan dilakukan evaluasi ulang setidaknya satu tahun sekali (IB)
- NOAC tidak direkomendasikan pada pasien AF dengan ESRD atau dengan hemodialisa (III(no benefit)C)
- Dabigatran tidak digunakan untuk AF dengan katup jantung mekanik (III(harm)B)
- Eksisi bedah dari LAA dapat dipertimbangkan pada pasien yang menjalani operasi jantung (IIbC)
Bridging therapy dan penghentian antikoagulan
- Bridging therapy dengan UFH atau LMWH dianjurkan untuk pasien AF dan katup mekanik yang akan menjalani prosedur yang membutuhkan penghentian warfarin. Keputusan pemakaian bridging therapy disesuaikan dengan penilaian risiko stroke dan perdarahan (IC)
- Untuk pasien AF tanpa katup mekanik yang memerlukan penghentian warfarin atau NOAC karena prosedur, keputusan bridging therapy harus memperhatikan risiko perdarahan, stroke, dan durasi pasien saat tanpa pemberian antikoagulan (IC)
Pemberian antithrombotik pada AF dengan kondisi khusus
- Pasien dengan atrial fluter keputusan pemberian antitrombotik mengikuti profil risiko sama dengan AF (IC)
- Pasien dengan AF non valvular dengan CHAD2DS2-VASc 0 dapat tidak diberikan antitrombotik oral (IIaB)
- Pasien AF yang menjalani PCI, BMS digunakan untuk mengurangi durasi DAPT. Antikoagulan dapat dihentikan pada saat prosedur untuk mengurangi risiko perdarahan pada tempat penusukan arteri perifer (IIbC)
- Setelah prosedur revaskulariasi koroner (perkutan atau bedah) pada pasien dengan AF dan CHA2DS2-VASc ≥2 dipertimbangkan untuk menggunakan clopidogrel 75 mg bersamaan dengan antikoagulan akan tetapi tanpa aspirin (IIbB)

Perbandingan dengan Guideline dari ESC
- Keharusan pemberian antokoagulan pada AF pasien lelaki, cut-off CHA2DS2-VASc adalah 2 (IA) dan pada perempuan 3 (IA)
- Untuk pertimbangan antikoagulan bila AF pada lelaki adalah CHA2DS2-VASc adalah 1 (IIaB) dan pada perempuan 2 (IIaB)
- Pasien yang dapat diberikan NOAC, lebih diutamakan pemberian NOAC dibantikan VKA (IA)
- Target INR pada VKA adalah mencapai batas atas rekomendasi (IA)
- Kombinasi antikaogulan dengan antiplatelet sebaiknya dihindari apabila todal ada indiaksi (III(harm)B)
- Monoterapi antiplatelet untuk mencegah stroke pada pasien AF tidak direkomendasikan (III(harm)A)
- NOAC (apixaban, dabigatran, edoxaban, dan rivaroxaban) tidak direkomendasikan untuk katup mekanik (III(harm)B dan mitral stenosis sedang-berat (III(harm)C)
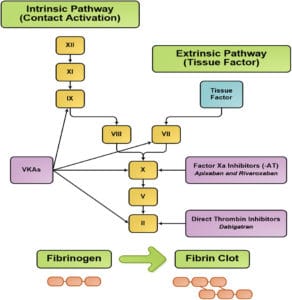
Kaskade Antikoagulan
Pada bagian di atas, disinggung mengenai NOAC dan warfarin. Berikut adalah diagram singkat mengenai proses kaskade koagulasi:
Dosis Antikoagulan Oral untuk Pasien AF Non Valvular dan CKD
| Renal Function | Warfarin | Dabigatran † | Rivaroxaban † | Apixaban † |
|---|---|---|---|---|
| Normal/mild impairment | Dose adjusted for INR 2.0–3.0 | 150 mg BID | 20 mg QD with the evening meal | 5.0 or 2.5 mg BID‡ |
| (CrCl >30 mL/min) | (CrCl >50 mL/min) | |||
| Moderate impairment | Dose adjusted for INR 2.0–3.0 | 150 mg BID | 15 mg QD with the evening meal | 5.0 or 2.5 mg BID‡ |
| (CrCl >30 mL/min) | (CrCl 30–50 mL/min) | |||
| Severe impairment | Dose adjusted for INR 2.0–3.0§ | 75 mg BID║ | 15 mg QD with the evening meal | No recommendation¶ |
| (CrCl 15–30 mL/min) | (CrCl 15–30 mL/min) | |||
| End-stage CKD not on dialysis | Dose adjusted for INR 2.0–3.0§ | Not recommended¶ | Not recommended¶ | No recommendation¶ |
| (CrCl <15 mL/min) | (CrCl <15 mL/min) | |||
| End-stage CKD on dialysis | Dose adjusted for INR 2.0–3.0§ | Not recommended¶ | Not recommended¶ (CrCl <15 mL/min) | No recommendation¶# |
| (CrCl <15 mL/min) |
†The concomitant use of P-glycoprotein inducers or inhibitors with dabigatran or the concomitant use of dual P-glycoprotein and strong CYP3A4 inducers or inhibitors with either rivaroxaban or apixaban, particularly in the setting of CKD, may require dosing adjustment or avoidance of concomitant drug use
‡Use apixaban 2.5 mg BID if any 2 patient characteristics are present: Cr ≥1.5 mg/dL, ≥80 y of age, body weight ≤60 kg. Apixaban is not recommended in patients with severe hepatic impairment.
§Dose-adjusted warfarin has been used, but observational data on safety and efficacy are conflicting.
║Modeling studies suggest that dabigatran 75 mg BID might be safe for patients with CrCl 15–30 mL/min, but this has not been validated in a prospective cohort. Some countries outside the United States use 110 mg BID.
¶No published studies support a dose for this level of renal function.
#In patients with end-stage CKD on stable hemodialysis, prescribing information indicates the use of apixaban 5 mg BID with dose reduction to 2.5 mg BID if the patient is ≥80 y of age or body weight is ≤60 kg.
Sumber: January CT, et al. Circulation. 2014 Dec 2;130(23):e199-267.
Pemberian Antikoagulan pada Pasien AF yang Mengalami Stroke Iskemik

Pemberian Antikoagulan pada Pasien AF yang Mengalami Stroke Hemoragik

Penanganan Perdarahan Aktif pada Pasien AF

Antikoagulan untuk Pasien AF dengan Sindrom Koroner Akut

Antiplatelet dan Antikoagulan Pasien AF Setelah PCI Elektif dengan Stent

Rate Control untuk Kasus Atrial Fibrilasi
Selain menggunakan antikoagulan, AF dapat dikendalikan dengan mengendalikan laju ventrikel.
- Kontrol laju ventrikel direkomendasikan menggunakan β-blocker atau CCB nondihidropiridin baik untuk AF paroksismal, persisten, atau permanen (IB)
- Pada AF akut tanpa preeksitasi direkomendasikan pengguaan β-blocker atau CCB nondihidropiridin IV sedangkan pada keadaan hemodinamik tidak stabil, direkomendasikan kardioversi (IB)
- Pada pasien yang mengalami gejala berkaitan dengan AF saat aktivitas, dibutuhkan kecukupan kontrol laju ventrikel saat aktivitas dengan penyesuaian kebutuhan terapi sesuai dengan kebutuhan dengan mempertahankan laju ventrikel dalam rentang nilai fisiologis (IC)
- Menjaga nadi < 80 kali per menit dapat dijadukan target untuk AF simtomatik (IIaB)
- Amiodaron IV dapat diberikan untuk mengontrol laju nadi pada pasien dengan sakit kritis tanpa pre eksitasi (IIaB)
- Ablasi AV nodal dengan permanen pacing dapat dilakukan untuk mengontrol laju nadi ketika terapi farmakologis tidak adekuat dan kontrol irama tidak dapat dilakaukan (IIaB)
- Kontrol nadi yang lebih longgar (<110 kali per menit) dapat dilakukan selama pasien asimtomatik dan fungsi sistolik LV terjaga (IIbB)
- Amiodaron dapat diberikan untuk mengontrol laju ventrikel ketika pengobatan lain tidak berhasil atau dikontraindikasikan (IIbC)
- Ablasi AV nodal dengan pacu ventrikel tidak dilakukan sebelum cara lain dengan medikamentosa diberikan untuk mengontrol laju ventrikel (III(harm)C)
- CCB nondihidropiridin tidak boleh digunakan pada gagal jantung dekompensata karena akan menimbulkan gangguan hemodinamik (III(harm)C)
- Pasien dengan AF preeksitasi tidak boleh diterapi dengan digoxin, CCB non dihidropiridin atau amiodaron IV karena akan menimbulkan dibrilasi ventrikel (III(harm)C)
- Dronedarone tidak boleh digunakan untuk mengontrol laju ventrikel pada AF permanen karena akan meningaktkan risiko stroke, infark, emboli sistemik, atau kematian akibat kardiovaskuler (III(harm)C)
Skema pemilihan obat untuk rate control atrial fibrilasi



Berikut adalah dosis obat-obatan yang dipakai untuk mengendalikan laju jantung pada AF
| Terapi | Kontrol laju akut, dosis IV | Kontrol laju jangka panjang (PO) | Profil efek samping | Keterangan |
|---|---|---|---|---|
| Beta blocker | ||||
| Bisoprolol | NA | 1,25-20 mg qDay | Paling umum letargi, nyeri kepalam edema perifer, gejala saluran napas atas, gangguan saluran cerna, pusing. Efek samping bradikardiam AV blok, hipotensi | Bronkospasme jarang, rekomendasi selektif beta-1 (hindari carvedilol). Kontraindikasi pada gagal jantung akut dan riwayat bronkospasme berat |
| Carvedilol | NA | 3,125-50 mg bid | ||
| Metoprolol | 1,5-10 mg bolus IV (diulang seperlunya) | 100-200 mg total dosis harian | ||
| Nebivolol | NA | 2,5-10 mg qDay | ||
| Esmolol | 0,5 mg IV bolus dalam 1 menit, diikuti 0,05-0,25 mcg/kg/mnt | |||
| CCB | ||||
| Diltiazem | 15-25 mg IV bolus, bisa diulang | 60 mg tid sampai total dosis harian 260 mg (120-360 mg qDay sediaan modified release) | Umum dilaporkan pusing, malaise, letargi, nyeri kepala, muka terasa panas, gangguan saluran cerna dan edema. Efek samping bradiakrdia, AV blok, dan hipotensi (hipotensi berlanjut mungkin terjadi pada pemberian verapamil) | Gunakan dengan hati-hati apabila dikombinasi dengan beta blocker. Kurangi dosis pada gangguan hati dan mulai dengan dosis yang lebih rendah pada gangguan ginjal. Kontraindikasi pada gagal LV dan kongesti paru atau LVEF <40% |
| Verapamil | 2,5-10 mg IV bolus, dapat diulang | 40-120 mg tid (120-480 mg qDay sediaan modified release) | ||
| Cardiac glicosydes | ||||
| Digoxin | 0,5 mg IV bolus (0,75-1,5 mg per 24 jam dalam dosis terbagi) | 0,0625-0,25 mg dosis harian | Gejala umum berupa gangguan saluran cerna, pusing, pandangan kabur, nyeri kepala dan rash. Pada keadaan toksik (kadar darah > 2 ng/mL), digoxin bersifat aritmogenik dan bisa memperburuk keadaan gagal jantung, terutama bila bersamaan dengan keadaan hipokalemia. | Kadar yang tinggi dalam plasma berkaitan dengan risiko kematian. Cek fungsi ginjal sebelum memberikan digozin dan mulai dengan penyesuaian dosis pada pasien dengan CKD. Kontraindikasi pada pasien dengan jalur asesoris, takikardia ventrikel, dan kardiomiopati hipertropik dengan outflow tract obstruction |
| Digitoxin | 0,4-0,6 mg IV bolus | 0,05-0,3 mg dosis harian | ||
| Indikasi spesifik | ||||
| Amiodarone | 300 mg IB dalam D5% 250 mL selama 30-60 menit (bila mungkin lewat akses sentral), bila perlu dilanjutkan, diikuti dengan 900 mg IV dalam 24 jam dalam larutan 500-1000 mL | 200 mg dosis harian | Hipotensi, bradikardia, mual, prolong QT, toksisitas paru, kulit berubah warna, disfungsi tiroid, deposit kornea, dan reaksi kulit bila ektravasasi | Disarankan sebagai terapi adjunctive pada pasien dengan laju nadi tidak bisa dikontrol dengan terapi kombinasi. |
Rhythm Control pada Atrial Fibrilasi
Rhythm control bertujuan untuk mengembalikan irama jantung ke irama sinus. Berikut adalah panduan dan terapi pencegahan tromboemboli yang digunakan:
- Pada keadaan AF atau atrial flutter yang berlangsung > 48 jam atau durasi tidak diketahui, pemberian antikoagulan warfaring dengan INR 2-3 direkomendasikan diberikan paling tidak 3 minggu sebelum dan 4 minggu setelah kardioversi. Pemberian ini dilakukan berapapun nilai CHA2DS2-VASc dan tidak memandang apakah kardioversi yang digunakan menggunakan elektroterapi atau farmakoterapi (IB)
- Untuk pasien dengan AF atau flutter dengan durasi > 48 jam atau tidak diketahui yang memerlukan kardioversi segera akibat ketidakstabilan hemodinamik, antikoagulan diberikan sesegera mungkin dan dilanjutkan setidaknya 4 minggu setelah kardioversi kecuali ada kontraindikasi (IC)
- Untuk AF atau flutter dengan durasi < 48 jam dengan risiko stroke yang tinggi, maka pemberian heparin IV, LMWH, atau NOAC direkomendasikan sesegera mungkin setelah kardioversi diikuti pemberian antikoagulan jangka panjang. (IC)
- Untup durasi AF < 48 jam dan risiko tromboembp;i yang rendah, dapat dipertimbangkan pemberian antikoagulan (heparin IV, LMWH, atau NOAC) atau tanpa terapi antitrombotik dapat dipertimbangkan untuk kardioversi, tanpa keperluan pemberian antikoagulan pasca kardioversi, (IIbC)
Direct current (DC) kardioversi untuk rhythm control
- Untuk strategi rhythm-control, metode yang terpilih adalah kardioversi. Bila kardioversi tidak berhasil, penggunaan kardioversi DC berulang dapat dilakukan setelah penyesuaian lokasi dari elektrode, memberikan tekanan terhadap elektrode, atau memebrikan terlebih dahulu obat-obatan antiaritmia (IB)
- Kardioversi direkomendasikan saat AF atau flutter dengan rapid ventricular response yang tidak berespon terhadap terapi farmakologis dan berkontribusi pada proses iskemia, hipotensi, atau gagal jantung (IC)
- Kardioversi direkomendasikan untuk pasien AF atau flutter dengan preeksitasi saat takikardia menyebabkan instabilitas hemodinamik (IC)
- Kardioversi berulang dapat dipertimbangkan pada AF persisten karena dengan irama sinus setelah kardioversi akan memberikan keuntungan klinis yang bermanfaat. Gejala dan keparahan dari AF, serta preferensi dari pasien harus dipertimbangkan saat menerapkan strategi yang memerlukan kardioversi DC serial (IIaC)
Strategi pemilihan karioversi DC atau farmakologis:

Kardioversi farmakologis (untuk tema kelas antiaritmia, dapat dibaca pada artikel “Kelas Obat Anti Aritmia“):
- Apabila tidak ada kontraindikasi, pemilihan farmakoterapi kardioversi untuk AF atau flutter adalah flecainide, dofetilide, propafenone, dan ibutilide IV (IA)
- Pemberian amiodaron oral dapat diberikan untuk kardioversi farmakologis (IIaA)
- Propafenone atau flecainide (“pill-in-the-pocket”) sebagai tambahan beta-blocker atau CCB nondihidropiridin dapat diberikan untuk terminasi AF di luar rumah sakit ketika setelah observasi, mempertimbangkan bahwa terapi ini aman untuk pasien dan pasien dapat melakukan monitoring secara swadaya (IIaB)
- Dofetilide tidak boleh diberikan sebagai inisiasi dalam seting di luar rumah sakit karena risiko QT prolongation yang besar yang dapat mencetuskan torsades de pointes
Berikut adalah dosis obat-obatan yang digunakan untuk kardioversi dari AF:
| Obat | Rute | Dosis Pertama | Dosis follow up | Risiko |
|---|---|---|---|---|
| Flecainide | Oral | 200-300 mg | NA | Hipotensi, atrial flutter dengan konduksi 1:1, QT prolongation. Hindari pada pasien dengan penyakit jantung iskemik dab/atau penyekit struktural jantung yang signifikan |
| IV | 1,5-2 mg/kg dalam 10 menit | |||
| Amiodarone | IV | 5-7 mg/kg dalam 1-2 jam | 50 mg/jam sampai maksimum 1 gram dalam 24 jam | Plebitis, hipotensi, bradiakrdia/AV blok. Akan memperlambat laju ventrikel. Konversi ke sinus secara lambat (8-12 jam) |
| Propafenone | IV | 1,5-2 mg/kg dalam 10 menit | Hipotensi, atrial flutter dengan konduksi 1:1, QT prolongation ringan. Hindari pada pasien dengan penyakit jantung iskemik dab/atau penyekit struktural jantung yang signifikan | |
| Oral | 460-600 mg | |||
| Ibutilide | IV | 1 mg dalam 10 menit | 1 mg selama 10 menit setelah jeda 10 menit | QT prolongation, torsades depointes (3-4%). Memperlambat laju ventrikel. Hindari pada pasien dengan QT prolongation, hipokalemia, LVH berat, atau LVEF rendah |
| Vernakalant | IV | 3 mg/kg dalam 10 menit | 2 mg/kg dalam 10 menit setelah jeda 15 menit | Hipotensi, non sustained aritmia ventrikel, QT dan QRS prolongation. Hindari pada pasaien dengan SBP < 100 mmHg, ACS recent (< 30 hari), HF NYHA kelas III dan IV, QT prolongation (uncorrected > 440 ms), stenosis aorta berat |
Obat antiaritmia untuk mempertahankan irama sinus
- Sebelum memberikan terapi antiaritmia, direkomendasikan untuk mengobati penyebab AF yang bersifat reversible (IC)
- Obat antiaritmia yang direkomendasikan untuk mempertahankan irama sinus tergantung dari penyakit jantung yang ada serta komorbiditas yaitu (IA):
- Amiodaron
- Dofetilide
- Dronaderone
- Flecainide
- Propafenone
- Sotalol
- Risiko proaritmia dari obat antiaritmia harus sudah diukur dan dipertimbangkan sebelum memulai terapi (IC)
- Dikarenakan efek samping dari amiodaron, pemberiannya hanya dipertibnagkan bila obatlain tidak dapat diberikan atau terdapat kontraindikasi (IC).
- Strategi kontrol irama dengan terapi farmakologis dapat beranfaat pada pasien AF untuk pengobatan kardiomiopati yang terinduksi AF (IIaC)
- Pemebrian obat antiaritmia dapat dilanjutkan apabila rekurensi dari AF menjadi jarang dan dapat ditoleransi oleh pasien (IIbC)
- Antiaritmia untuk kontrol irama tidak dilanjutkan apabila AF menjadi permanen
- (III (harm) C), termasuk dronedarone (III (harm) B)
- Dronedarone tidak boleh digunakan pada AF dengan gagal jantung NYHA kelas III dan IV atau terdapat episode HF dekompensata dalam 4 minggu terakhir (III (harm) B)
Dibawah ini adalah dosis obat-obatan yang digunakan sebagai rumatan untuk mempertahankan irama sinus pada AF setelah kardioversi:
| Obat | Dosis | Kontraindikasi utama dan kondisi kehati-hatian | Gejala bahaya tanda stop terapi | Perlambatan AV nodal | Monitor EKG saat inisiasi |
|---|---|---|---|---|---|
| Amiodarone | 600 mg dalam dosis terbagi selama 4 minggu, 400 mg dalam 4 minggu, kemudian 200 mg qDay | Hati-hati jika menggunakan obat yang menyebabkan prolong QT pada pasien dengan SAN atau gangguan konduksi dan gangguan AV node | QT >500 ms | 10-12 kali per menit pada AF | Baseline, 1 minggu, 4 minggu |
| Dosis VKA dan digitalis harus direduksi. Peningkatan risiko miopati dengan statin. Hati-hati pada pasien dengan penyakit hati | |||||
| Dronedarone | 400 mg bid | Kontraindiaksi pada HF NYHA kelas III/IV atau gagal jantung tidak stabil, bersamaan dengan obat lain yang menyebabkan prolong QT, inhibitor CYP3A4 kuat (verapamil, diltiazem, azole), dan CrCl < 30 mg/mL. Dosis | QT >500 ms | 10-12 kali per menit pada AF | Baseline, 1 minggu |
| Dosis digitalis, beta blocker, dan beberapa statin harus direduksi | |||||
| Peningkatan kreatinin 0,1-0,2 mg/dL umum terjadi dan tidak mewakili penurunan fungsi ginjal | |||||
| Hati-hati pada pasien dengan gangguan hati | |||||
| Flecainide | 100-150 mg bid | Kontraindikasi bila CrCl < 50 mg/dL, gangguan hati, IHD, atau LVEF menurun. Hati-hati bila ada SAN, penyakit konduksi, gangguan AV nodal. Bila ada CYP2D6 inhibitor (fluoxetine, atau trisiklik) tingkatkan konsentrasi plasma | Durasi QRS naik > 225% dari abseline | None | Baseline, hari 1, hari 2-3 |
| Flecainide slow release | 200 mg qDay | ||||
| Propafenone | 150-300 mg tid | Kontraindikasi pada IHD atau LVEF menurun. Hati-hati jika ada SAN, gangguan konduksi, gangguan AV nodal, gangguan hati, gangguan ginjal, dan asma. Tingkatkan dosisi digitalis dan warfarin. | Durasi QRS naik > 225% dari abseline | Sedikit | Baseline, hari 1, hari 2-3 |
| Propafenone SR | 225-425 mg bid | ||||
| d,l sotalol | 80-160 mg bid | Kontraindikaasi bila ada hipertrofi LV signifikan, HF sistolik, asma, QT prolongation, hipokalemia, CrCl <50 mg/mL. Pada disfungsi ginjal yang moderat memerlukan penyesuaian dosis secara hati-hato | QT > 500 ms, pemanjangan QT > 60 ms dari QT saat inisiasi | Sama dengan beta blocker dosis tinggi | Baseline, hari 1, hari 2-3 |


Terapi upstream:
- ACE-i atau ARB dapat diberikan untuk pencegahan primer pada AF onset baru pada pasien dengan HFrEF (IIaB)
- ACE-i atau ARB juga dapat diberikan untuk pencegahan primer pada AF onset baru pada pasien dengan hipertensi (IbaB)
- Statin dapat diberikan untuk pemcegahan primer dari AF onset baru setelah CABG (IIbA)
- Terapi ACE-i, ARB, atau statin tidak bermanfaat untuk pencegahan primer AF pada pasien tanpa penyakit kardiovaskuler (III (no benefit) B)
Kateterisasi untuk ablasi atrial fibrilasi dalam mempertahankan irama sinus
- Ablasi kateter pada AF bermanfaat pada AF paroksismal simtomatik yang refrakter atau intoleran terhadap setidaknya 1 dari kelas I atau III obat antiaritmia ketika diharapkan dilakukan strategi rhythm control (IA)
- Sebelum dilakukan tindakan kateterisasi ablasi, diperlukan penilaian risiko prosedur (IC)
- Kateterisasi ablasi pada AF persisten yang simtomatik dapat dipertimbangkan apabila refrakter atau intoleran terhadap salah satu dari obat antiaritmia kelas I atau kelas III (IIaA)
- Pada pasien AF paroksismal yang simtomatik, ablasi kateter dapat bermanfaat sebagai kontrol irama inisial sebelum dilakukan terapi obat-obatan antiaritmia setelah mempertimbangkan risiko dan keberhasilan terapi ablasi (IIaB)
- Kateterisasi ablasi pada AF persisten yang simtomatik dapat dipertimbangkan jika refrakter atau intoleran setidaknya salah satu dari obat antiaritmia kelas I atau III ketika diterapkan strategi rhythm-control (IIbB)
- Katetrisasi ablasi untuk AF persisten yang simtomatik dapat dipertimbangkan sebelum inisiasi obat antiaritmia dengan kelas I atau III jika akan diterapkan strategi rhythm-control
- Kateteriasi ablasi tidak boleh dilakukan bila pasien tidak dapat diberikan antikoagulan (III (harm) C)
Berikut adalah diagram mengenai pengambilan keputusan terapi medikamentosa control rhythm untuk AF paroksismal dan persisten.

Atrial Fibrilasi dengan Kondisi Khusus
Di bawah ini dijelaskan beberapa kondisi khusus yang dapat terjadi bersamaan dengan AF.
Kardiomiopati hipertrofi (HCM) dengan atrial fibrilasi
- Pemberian antikoagulan harus diberikan, tidak memandang nilai CHA2DS2-VASc (IB)
- Obat-obatan antiaritmia dapat bermanfaat untuk mencegah rekurensi AF. Amiodaron atau disopyramide dikombindasi dengan beta blocker atau CCB non dihidropiridin merupakan obat yang dapat diberikan (IIaC)
- Kateterisasi ablasi dapat bermanfaat pada pasien HCM bila diterapkan strategi rhythm control ketika obat antiaritmia gagal atau tidak dapat ditoleransi (IIaB)
- Sotalol, dofetilide, dan dronedarone dapat dipertimbangkan untuk strategi sythm-control pada pasien HCM (IIbC)
Atrial fibrilasi sebagai komplikasi dari sindrom koroner akut
- Pada AF onset baru akibat sindrom koroner akut dengan gangguan hemodinamik, iskemia berlanjut, dan kontrol laju yang tidak adekuat, direkomendasikan DC kardioversi urgen (IC)
- Beta blocker IV direkomendasikan untuk AF rapid ventricular response pada pasien dengan sindrom koroner akut yang tidak ada tanda gagal jantung, instabilitas hemodinamik, atau ronkospasme (IC)
- Jika didapatkan skor CHA2DS2-VASc 2 atau lebih, maka dianjurkan untuk diberikan antikoagulan warfarin kecuali terdapat kontraindikasi (IC)
- Pemberian amiodaron atau digoxin dipertimbangkan dalam keadaan disfungsi LV berat. gagal jantung, atau instabilitas hemodinamik (IIbC)
- Pemberian CCB dihidropiridin hanya dilakukan apabila tidak ada tanda gagal jantung signifikan atau instabilitas hemofinamik (IIbC)
Hipotiroid dengan atrial fibrilasi
- Beta blocker adalah pilihan utama untuk mengontrol laju ventrikel pada pasien dengan tirotoksikosis kecuali ada kontraindikasi (IC)
- Jika beta blocker tidak diberikan, maka alternatifnya adalah CCB non dihidropiridin (IC)
Atrial fibrilasi dengan penyakit paru
- CCB non dihidropiridin adalah pilihan utama untuk mengontrol laju ventrikel (IC)
- Apabila muncuk ketidakstabilan hemodinamik, maka pilihan terapu adalah kardioversi DC (IC)
WPW dan sindrom preeksitasi dengan atrial fibrilasi
- Pada keadaan hemodinamik pasien dengan AF, sindrom WPW, dan rapid venricular response, pilihan yang direkomendasikan adalah kardioversi DC (IC)
- Apabila keadaan hemodinamik masih stabil, maka pilihan farmakorerapi untuk kembali ke irama sinus adalah prokainamide dan ibutilide IV (IC)
- Kateterisasi ablasi dari jalur asesoris direkomendasikan untuk AF preeksitasi yang simtomatik terutama bila jalur asesoris memiliki periode refraktori yang singkat sehingga bisa menimbulkan arah konduksi antegrade (IC)
- Pemberian amiodaron, adenosi, digoksin, atau CCB non dihidropiridin pada pasien sindrom WPW dengan AF preeksitasi berpotensi membahayakan karena dapat mengakselerasi laju ventrikel (IIIB)
Gagal jantung dengana atrial fibrilasi
- Pada pasien denan AF persisten atau permanene dengan HF terkompensata dan pEF (HFpEF), direkomendasikan mengontrol laju nadi istirahat menggunakan beta blocker atau CCB non dihidropiridin (IB)
- Pada keadaan AF akut rapid ventricular response, tanpa adanya preeksitasi, dianjurkan pemberian beta-blocker atau CCB nondihidropiridin IV dengan kehati-hatian pada pasien dengan tanda kongesti, hipotensi, atau HFrEF (IB)
- Dalam keadaan akut AF tanpa preeksitasi, digoksin atau amiodaron IV direkomendasikan untuk mengontrol laju ventrikel pada pasien dengan gagal jantung (IB)
- Pada keadaan dimana muncul gejala saat aktivitas, diperlukan penilaian laju jantung saat aktivitas dan diikuti penyesuaian terapi untuk menjaga laju nadi dalam rentang yang fisiologis (IC)
- Digoksin efektif untuk mengontrol laju jantung istirahat untuk pasien AF dengan HFrEF (IC)
- Kombinasi antara digoksin dengan beta blocker atau CCB non dihidropiridin dapat diberikan pada pasien AF untuk mengontrol laju nadi istirahat maupun saat aktivitas (IIaB)
- Ablasi AV node diikuti pacu ventrikel rasional untuk dilakukan ketika faramkoterapi gagal atau tidak bisa ditoleransi apsien (IIaB)
- Amiodarone IV dapat bermanfaat untuk mengontrol laju jantung pada pasien AF apabila terapi lain tidak berhasil atau terdapat kontraindikasi (IIaC)
- Pada AF dengan rapid ventricular response yang dicurigai menyebabkan kardiomiopati akibat takikardia, dapat dilakukan kontrol laju jantung baik dengan blokade AV nodal atau strategi rhythm-control (IIaB)
- Untuk pasien CHF yang tetap simtomatik akibat AF walaupun dengan strategi rate-control, maka dapat diubah menjadi rhythm-control strategy (IIaC)
- Amidoaron oral dapat diberikan apabila laju jantung istirahat maupun aktivitas tidak dapat dikontrol dengan menggunakan beta blocker atau CCB nondihidropiridin atau dengan digoksin baik tunggal mupun kombinasi (IIbC)
- Ablasi AV node dapat dieprtimbangkan ketika kontrol laju nadi tidak bisa dilakukan dan dicurigai munculo kardiomiopati akibat takikardia (IIbC)
- Ablasi AV node tidak boleh digunakan tanpa terlebih dahulu diupayakan intervensi farmakologis (IIIC)
- Untuk kontrol lajum CCB nondihidropiridin, beta-blocker, dan dronedarone tidak boleh diberikan pada pasien dengan gagal jantung dekompensata (IIIC)
Atrial fibrilasi pada post operasi toraks dan kardiak
- Pengobatan AF setelah operasi jantung direkomendasikan menggunakan beta blocker (IA)
- CCB nondihidropiridin digunakan apabila tidak adekuat dengan beta blocker (IB)
- Amiodaron preoperatif megurangi insidensi AF pada pasien yang akan menjalani operasi jantung dan dapat diberikan sebagai terapi profilaksis pada pasien yang berisiko tinggi mengalami AF post operatif (IIaA)
- Ibutilide atau kardioversi DC dapat dilakukan untuk mengembalikan irama ke irama sinus pada pasien yang mengalami AF postoepratif, seperti halnya pada pasien AF non bedah (IIaB)
- Pemberian obat antiaritmia dapat diberikan untuk mempertahankan irama sinus pada pasien dengan AF refrakter atau berulang pasca bedah, dengan rekomendasi sama dengan pasien AF non bedah (IIaB)
Untuk pasien atrial fibrilasi yang akan menjalani operasi jantung (CABG atau operasi katup), dapat dilakukan pendekatan terapi tambahan berikut ini:

Atrial fibrilasi pada kehamilan
- Kardioversi DC dapat diberikan secara aman untuk semua tahap kehamilan dan direkomendasikan untuk pasien AF yang hamil dan mengalami instabilitas hemodinamik akibat AF dan kondisi apapun dimana AF membahayakan baik bagi ibu maupun janin (IC)
- Antikoagulan direkomendasikan untuk diberikan pada pasien AF yang hamil dengan risiko stroke. Untuk mengurangi risiko teratogenik dan perdarahan intrauterin, diberikan heparin dengan dosis yang disesuaikan saat trimester pertama dan 2-4 minggu sebelum partus. Sedangkan diluar waktu tersebut, dapat diberikan VKA (IB)
- NOAC tidak boleh diberikan pada wanita hamil (IIIC)
Sumber
- January CT, Wann LS, Alpert JS, Calkins H, Cigarroa JE, Cleveland JC, et al. 2014 AHA/ACC/HRS guideline for the management of patients with atrial fibrillation: a report of the American College of Cardiology/American Heart Association Task Force on practice guidelines and the Heart Rhythm Society. Circulation. 2014 Dec 2;130(23):e199-267.
- Kirchhof P, Benussi S, Kotecha D, Ahlsson A, Atar D, Casadei B, et al. 2016 ESC Guidelines for the management of atrial fibrillation developed in collaboration with EACTS. Eur Heart J. 2016 Aug 7;37(38):2893–962.

Seorang dokter, saat ini sedang menjalani pendidikan dokter spesialis penyakit dalam FKUI. Peminat berbagai topik sejarah dan astronomi.