GERD yang merupakan kependekan dari gastroesophageal reflux disease atau penyakit refluks gastroesofageal merupakan salah satu kondisi yang paling banyak dijumpai dalam praktek sehari-hari, terutama di layanan kesehatan primer. Adapun definisi dari GERD adalah keadaan terjadinya refluks atau aliran balik dari isi lambung baik ke esofagus (kerongkongan), kavitas oral (rongga mulut), maupun ke saluran pernapasan bahkan ke paru-paru. Secara endoksopi, kita membagi GERD menjadi non-erosive disease (NERD) dan dengan erosi (ERD).
Selain dalam bentuk artikel, pembahasan mengenai GERD juga dapat disimak di video di bawah ini:
Daftar Isi
Gejala dan Epidemiologi
Prevalensi penyakit ini adalah 10-20% di dunia barat dan diperkirakan lebih rendah di Asia. Di Indonesia sendiri dari sebuah survey di internet menggunakan kuesioner GERD-Q didapatkan kejadian GERD sampai 57,6%. Secara gejala, didapatkan keluhan rasa panas di dada (hearburn) adalah 6% dan 16% mengeluhkan regurgitasi.
Memang secara istilah, tidak ada istilah khusus dalam bahasa Indonesia untuk menggambarkan heartburn sehingga terkadang sulit untuk mendapatkan keluhan heartburn secara spontan dari pasien. Terkadang, sering kali pasien mengartikan keluhan heartburn sebagai nyeri dada yang kemudian membawa pasien tersebut ke unit gawat darurat karena khawatir terkena serangan jantung.
Selain keluhan di atas, keluhan lain yang sering kali terkait dengan GERD adalah disfagia, rasa asam di mulut, batuk kronik, laringitis, dan gejala saluran napas yang lainnya. Sering kali ditemukan ada tumpang tindih antara GERD dengan dispepsia sehingga dapat kita jumpai pula keluhan dispepsia pada GERD seperti nyeri ulu hati, mual, begah, dan sering sendawa.
Frekuensi keluhan pada penyakit refluks tidak berubah berdasarkan usia namun intensitas gejala berkurang pada kelompok usia >50 tahun. Pertambahan usia juga seiring dengan penambahan prevalensi esofagitis erosif serta esofagus Barrett. Esofagus Barrett ini lebih banyak ditemukan pada pria dan rasio adenokarsinoma esofagus antara pria dan wanita adalah 8:1.
Faktor risiko yang terkait dengan GERD adalah obesitas. Selain itu, peningkatan indeks massa tubuh juga berkaitan dengan penambahan risiko adenokarsinoma esofagus.
Penegakan Diagnosis
Pendekatan diagnosis dilakukan dengan menggabungkan data dari gejala, pemeriksaan endoskopi, monitoring refluks ambulatori, dan responsivitas terhadap terapi supresi asam. Secara singkat, penegakan diagnosis tersebut dirangkum sebagai berikut:
- Diagnosis presumtif ditegakan dengan pendekatan gejala adanya heatburn dan regurgitrasi. Ketiga diagnosis presumtif ditegakan, dapat dimulai diberikan terapi PPI secara empiris.
- Pasien dengan keluhan nyeri dada non kardiak dengan kecurigaan GERD, sebelum dimulai terapi harus didahului evaluasi diagnostik. Penyebab kardiak lainnya harus terlebih dahulu disingkarkan sebelum dilakukan evaluasi gastrointestinal.
- Pemeriksaan radiografi barium tidak direkomendasikan untuk diagnosis penyakit refluks.
- Untuk diagnosis, endoskopi saluran cerna bagian atas tidak diperlukan. Endoskopi direkomendasikan jika ada tanda alarm dan untuk uji tapis bagi pasien dengan risiko tinggi komplikasi. Endoskopi ulangan tidak diperlukan apabila tidak ditemukan esofagus Barrett dan tidak ada gejala yang baru.
- Manometri esofagus direkomendasikan untuk evaluasi preoperatif namun tidak memiliki peran dalam diagnosis GERD
- Manometri esofagus ambulatori diindikasi sebelum pertimbangan terapi endokopi atau bedah pada pasien NERD dan juga sebagai evaluasi untuk pasien yang refrakter terhadap terapi PPI serta pada situasi dimana diagnosis GERD diragukan.
- Tes refluks ambulatori adalah satu-satunya tes yang bisa menilai hubungan antara refluks dengan derajat gejala.
- Monitoring refluks ambulatori tidak diperlukan dalam diagnosis GERD jika terdapat esofagus Barrett segmen pendek atau panjang.
- Uji tapis untuk H. pylori tidak diperlukan pada kasus GERD begitu pula dengan eradikasi yang tidak perlu rutin diberikan sebagai bagian dari terapi antrefluks.
Dibawah ini adalah beberapa uji diagnostik yang digunakan dalam kasus GERD:
| Tes diagnostik | Indikasi | Jenis penelitian | Rekomendasi |
|---|---|---|---|
| Uji PPI | Gejala klasik, tanpa tanda bahaya | Meta analisis | Hasil negatif tidak menyingkirkan kemungkinan GERD |
| Barium oral | Tidak untuk diagnosis GERD, dilakukan untuk penilaian disfagia | Case-control | Tidak digunakan kecuali untuk evaluasi komplikasi (striktur, terbentuk cincin) |
| Endoskopi | Gejala alarm, uji tapis untuk pasien berisiko tinggi, nyeri dada | RCT | Pertimbangan lebih awal untuk pasien lansia, risiko untuk esofagus Barrett, nyeri dada non kardiak, tidak respon terhadap PPI |
| Biopsi esofagus | Eksklusi penyebab lain selain GERD (misalnya esofagitis eosinofilia) | Case-control | Tidak diindikasikan untuk diagnosis GERD |
| Manometri esofagus | Evaluasi preoperatif | Observasional | Tidak direkomendasikan untuk diagnostik GERD, Menyingkitkan akalasia/scleroderma-like esophagus preop |
| Monitoring refluks ambulatori | Preoperatif untuk NERD, GERD refrakter, saat diagnosis diragukan | Observasional | Korelasi refluks dengan gejala, dokumentasi paparan asam abnormal atau frekuensi refluks |
Skor GERD-Q
Selain itu, untuk membantuk diagnosis dapat dilakukan dengan menggunakan GERD-Q:
| Cobalah mengingat apa yang Anda rasakan dalam 7 hari terakhir. Berikan | |||||
|---|---|---|---|---|---|
| Berikan tanda centang (v) hanya pada satu tempat untuk setiap pertanyaan dan hitunglah poin GERD-Q Anda dengan menjumlahkan poin pada setiap pertanyaan. | |||||
| No | Pertanyaan | Frekuensi skor (poin) untuk gejala | |||
| 0 hari | 1 hari | 2-3 hari | 4-7 hari | ||
| 1 | Seberapa sering Anda mengalami perasaan terbakar di bagian belakang tulang dada Anda (heartburn)? | 0 | 1 | 2 | 3 |
| 2 | Seberapa sering Anda mengalami naiknya isi lambung ke arah tenggorokan/mulut Anda (regurgitasi)? | 0 | 1 | 2 | 3 |
| 3 | Seberapa sering Anda mengalami nyeri ulu hati? | 3 | 2 | 1 | 0 |
| 4 | Seberapa sering Anda mengalami mual? | 3 | 2 | 1 | 0 |
| 5 | Seberapa sering Anda mengalami kesulitan tidur malam oleh karena rasa terbakar di dada (heartburn) dan/atau naiknya isi perut? | 0 | 1 | 2 | 3 |
| 6 | Seberapa sering Anda meminum obat tambahan untuk rasa terbakar di dada (heartburn) dan/atau naiknya isi perut (regurgitasi), selain yang diberikan oleh dokter Anda? (seperti obat maag yang dijual bebas) | 0 | 1 | 2 | 3 |
| Hasil | Bila poin GerdQ Anda ≤ 7, kemungkinan Anda tidak menderita GERD Bila poin GerdQ Anda 8-18, kemungkinan Anda menderita GERD | ||||
Adapun untuk lebih memudahkan, Anda dapat menghitung skor GERD-Q dengan menggunakan kalkulator GERD-Q di tautan ini.
Tatalaksana GERD
Tatalaksana atau pengobatan dari GERD dapat meliputi aspek non farmakologis yang berpusat pada pengaturan kebiasaan atau gaya hidup, aspek farmakologis khususnya obat-obatan supresi atau penekan produksi asam lambung serta agen prokinetik, serta yang terakhir adalah intervensi bedah.
a. Tatalaksana Non Farmakologis
Berikut ini adalah hal-hal yang perlu untuk diperhatikan bagi setiap penderita GERD:
- Menurunkan berat badan direkomendasikan untuk pasien yang overweight atau mengalami penaikan berat badan akhir-akhir ini.
- Menaikan kepala saat tidur sera menghindari makan 2-3 jam sebelum waktu tidur direkomendasikan untuk pasien yang memiliki gejala di malam hari
- Eliminasi rutin secara global makanan yang bisa menyebabkan refluks (coklat, kafein, alkohol, makanan asam atau pedas) tidak direkomendasikan.
- Pemberian PPI selama 8 minggu adalah terapi utama untuk mengurangi gejala dan mengobati esofagitis erosif. Tidak ada perbedaan efikasi antara jenis PPI
- Untuk kontrol pH maksimal, pemberian PPI tradisional diberikan 30-60 menit sebelum makan sedangkan PPI terbaru lebih fleksibel dalam hal waktu pemberian sebelum makan
- Pemberian PPI diberikan dengan dosis sekali sehari sebelum makan pertama namun dapat ditingkatkan menjadi dua kali sehari jika terdapat gejala di malam hari atau gangguan tidur.
- Bagi pasien yang tidak respon terhadap PPI maka harus di rujuk untuk evaluasi lebih lanjut
- Jika pasien mengalami respon parsial, PPI dapat dinaikan menjadi dua kali sehari atau diganti dengan PPI lainnya.
- Jika pasien mengalami gejala GERD kembali setelah terapi PPI atau pasien dengan esofagitis erosif atau esofagus Barrett, maka dipertimbangkan untuk diberikan terapi PPI rumatan. Pemberian dosis rumatan adalah dosis PPI efektif serendah mungkin termasuk on demand atau intermiten.
- Terapi antagonis H2-reseptor (H2A) dapat dipakai sebagai salah satu pilihan terapi rumatan pada pasien tanpa penyakit erosif jika didapat penurunan gejala dengan obat tersebut.
- Pemberian H2A tambahan pada pasien terpilih yang sudah mendapatkan terapi PPI siang hari dapat diberikan jika terdapat refluks malam tetapi dapat terjadi efek samping berupa takifilaksis setelah beberapa minggu pemakaian.
- Terapi lain untuk GERD selain supresi asam berupa prokinetik dan/atau baclofen tidak boleh diberikan bila belum dilakukan evaluasi diagnostik.
- Tidak ada tempatnya pemberian sukralfat pada pasien GERD yang tidak hamil.
- PPI aman pada kehamilan bila terdapat indikasi.
Tatalaksana di atas adalah berdasarkan penelitian yang telah dilakukan untuk menilai efektivitas dari setiap item di atas terhadap perbaikan gejala dari GERD. Di bawah ini adalah beberapa bukti penelitian mengenai terapi non farmakologis untuk GERD tersebut:
| Intervensi gaya hidup | Efek intervensi pada parameter GERD | Sumber data | Rekomendasi |
|---|---|---|---|
| Penurunan berat badan | Perbaikan gejala GERD dan pH esofagus | Case-control | Rekomendasi terutama pasien dengan IMT >25 atau terdapat kenaikan berat badan akhir-akhir ini |
| Elevasi kepala saat tidur | Perbaikan gejala dan pH esofagus | RCT | Rekomendasi untuk pasien dengan gejala nokturna |
| Penghindaran makan menjelang tidur | Perbaikan keasaman lambung nokturna namun tidak ada perbaikan gejala | Case-control | Hindari makan tinggi lemak dalam 2-3 jam sebelum berbaring |
| Berhenti merokok dan minum alkohol | Tidak ada perubahan pada gejala dan pH esofagus | Case-control | Tidak ada rekomendasi |
| Berhenti konsumsi coklat, kafein, makanan pedas, sitrus, minuman berkarbonasi | Belum ada penelitian | Belum ada | Tidak secara rutin direkomenasikan. |
b. Tatalaksana Farmakologis
Kita lanjutkan ke tatalaksana penyakit dari segi farmakologis. Dikarenakan GERD banyak ditemui di masuarakat, maka penyakit ini utamanya ditangani di layanan primer seperti dokter umum, puskesmas, atau dokter keluarga. Biasanya kasus GERD dapat teratasi dengan pengobatan yang tersedia di layanan primer. Akan tetapi, pada keadaan refrakter, diperlukan pemeriksaan dan penanganan lebih lanjut sehingga pada kondisi tersebut pasien perlu dirujuk ke layanan kesehatan rujukan, sekunder atau bahkan tersier. Untuk lebih memudahkan memahami bagaimana GERD dilayani baik di layanan primer maupun rujukan, berikut adalah penanganan penyakit tersebut di fasilitas layanan primer (kanan) dan layanan rujukan (kiri):
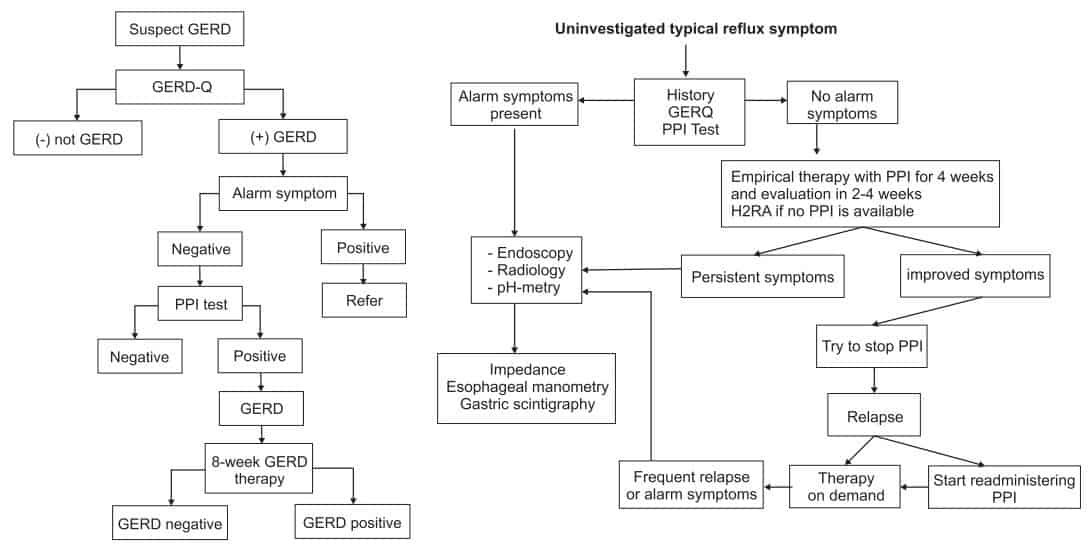
Seperti tampak pada alur tatalaksana di atas, tampak bahwa obat lini pertama dari GERD adalah jenis penekan produksi asam terutama proton pump inhibitor (PPI). Pemberian PPI pada GERD biasanya bisa single dose atau double dose. Namun, umumnya dapat diberikan langsung berupa double dose. Di bawah ini adalah dosis obat PPI yang tersedia di Indonesia:
- Omeprazole
- Single dose 1 x 20 mg per hari
- Double dose 2 x 20 mg per hari
- Pantoprazole
- Single dose 1 x 40 mg per hari
- Double dose 2 x 40 mg per hari
- Lansoprazole
- Single dose 1 x 30 mg per hari
- Double dose 2 x 30 mg per hari
- Esomperazole
- Single dose 1 x 40 mg per hari
- Double dose 2 x 40 mg per hari
- Rabeprazole
- Single dose 1 x 20 mg per hari
- Double dose 2 x 20 mg per hari
c. GERD yang Refrakter Terhadap Terapi PPI
Adakalanya terdapat kondisi dimana gejala tidak membaik atau tidak berespon terhadap pemberian PPI. Kondisi ini dinamakan refrakter PPI. Adapun hal yang perlu dilakukan untuk kondisi tersebut adalah sebagai berikut:
- Langkah pertama untuk kasus ini adalah optimalisasi terapi PPI, lakukan anamnesis ulang dan pastikan pasien mengikuti anjuran pengobatan dalam dosis dan frekuensi minum obat
- Endoskopi saluran atas harus dilakukan untuk pasien refrakter PPI dengan gejala tipikal atau gejala dispepsia terutama untuk menyingkirkan kemungkinan etiologi non-GERD
- Pada pasien dengan gejala ekstraesofageal yang tetap bertahan walaupun dengan optimasi PPI maka harus dilakukan pencarian kemungkinan etiologi lain berupa evaluasi bidang THT, paru, dan spesialis alergi.
- Pasien yang refrakter GERD dengan gejala khas, sudah dilakukan evaluasi endoskopi, THT, paru, dan spesialis alergi namun hasil negatif untuk sebab lain maka harus dilakukan monitoring refluks ambulatori
- Monitoring refluks ambulatori dengan terlebih dahulu menghentikan segala medikasi dapat dilakukan oleh berbagai macam modalitas yang tersedia (pH atau impedance-pH). Jika dilakukan on medikasi, maka dilakukan dengan modalitas impedance-pH untuk memungkinkan diketahui adanya refluks non asam.
- Pasien refrakter dengan bukti kuat refluks sebagai penyabab gejala harus dipertimbangkan menerima tambahan pengobatan antirefluks seperti terapi bedah atau inhibitor TLESR. Pasien dengan temuan monitoring yang negatif maka kecil kemungkinan mengalami GERD dan pemberian PPI harus dihentikan.
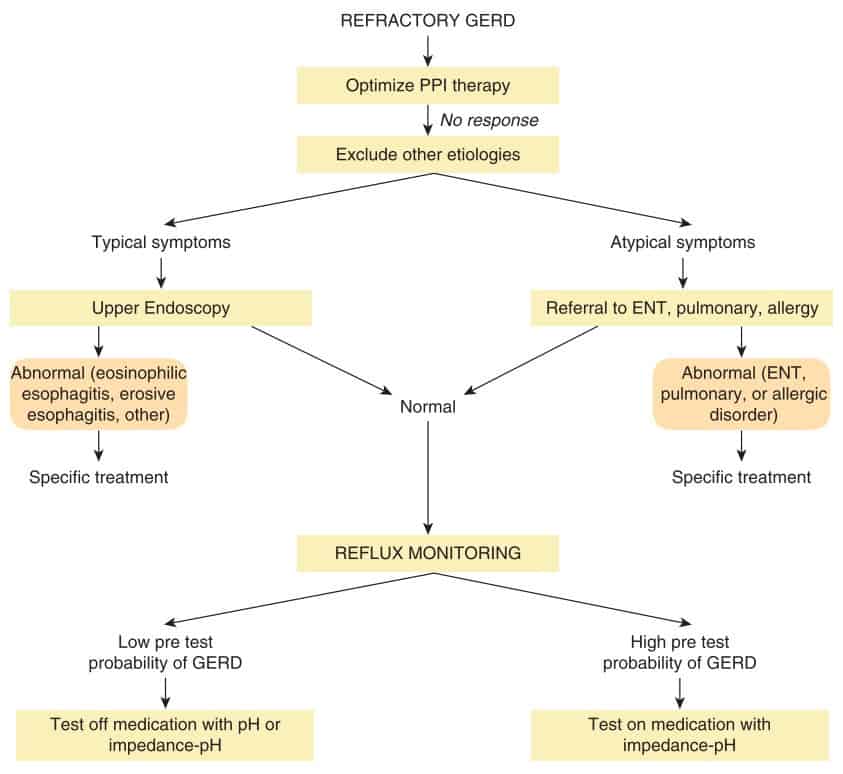
- Dibawah ini adalah bagan algoritme tatalaksana GERD yang refrakter terapi PPI
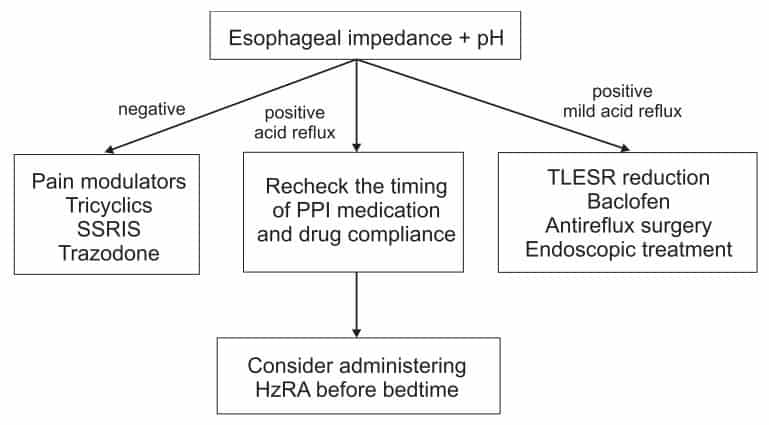
Jika sudah dilakukan pemeriksaan pH-metri, di bawah adalah algoritme dan tatalaksananya:
d. Terapi Bedah untuk GERD
Selain terapi farmakologis dan non farmakologis, pada kasus yang refrakter dapat dipertimbangkan untuk dilakukan intervensi bedah. Berikut ini beberapa hal yang perlu diperhatikan dalam pertimbangan terapi bedah pada GERD adalah sebagai berikut:
- Terapi bedah merupakan pilihan untuk terapi jangka panjang dalam mengontrol gejala GERD
- Penatalaksanaan bedah mencakup tindakan pembedahan antirefluks (fundoplikasi Nissen, perbaikan hiatus hernia, dll) dan pembedahan untuk mengatasi komplikasi
- Direkomendasikan untuk pasien yang tidak berespon terhadap PPI
- Sebelum diputuskan untuk dilakukan terapi bedah, harus dievaluasi terlebih dahulu dengan monitoring pH ambualtori pada pasien tanpa esofagitis. Selain itu harus dilakukan dahulu pemeriksaan manometri preoperatif untuk menyingkirkan kemungkinan akalasia dan scleroderma-like esophagus.
- Efikasi teknik bedah setara dengan terapi medis jika dilakukan oleh operator yang berpengalaman pada pasien terpilih dengan GERD kronik
- Pasien obes yang akan menjalan terapi bedah untuk GERD juga dapat mempertimbangkan untuk melakukan bedah bariatrik. Bypass gastrik merupakan pilihan utama untuk pasien-pasien seperti ini.
- Penggunaan terapi endokopik atau transoral incisionless fundoplication belum dapat direkomendasikan sebagai alternatif dari terapi bedah maupun terapi medis untuk GERD.
Potensi Risiko Penggunaan PPI Jangka Panjang
Terapi pemberian PPI pada GERD merupakan terapi jangka panjang. Walaupun secara keseluruhan aman, namun berikut adalah hal yang patut diperhatikan dalam menimbang manfaat dan risiko pemberian PPI jangka panjang:
- Risiko terapi PPI jangka panjang adalah osteoporosis, infeksi Clostridium difficile, dan pneumonia terutama pada kelompok usia lanjut.
- Pasien yang diketahui menderita osteoporosis masih tetap dapat diberikan PPI namun evaluasi berkala tetap diperlukan.
- PPI dapat menjadi faktor risiko terjadinya infeksi Clostridium difficile dan harus diberikan secara hati-hati pada pasien dengan faktor risiko infeksi tersebut seperti riwayat penggunaan antibiotika sebelumnya.
- PPI jangka pendek dapat meningkatkan risiko pneumonia komunitas. Risiko tidak meningkat pada penggunaan jangka panjang
- PPI tidak perlu diberikan secara intermiten saat dipakai bersamaan dengan clopidogrel.
Manifestasi Ekstraesofageal GERD: Asma, Batuk Kronik, dan Laringitis
Yang dimaksud manifestasi ekstraesofageal adalah gejala yang tidak berkaitan langsung dengan gangguan pada esofagus atau kerongkongan. Dikarenakan refluks asam pada GERD dapat masuk ke rongga mulut dan saluran pernapasan, maka gejala penyakit ini juga dapat berupa gangguan saluran napas dan rongga mulut.
- GERD dapat menjadi kofaktor potensial atau pencetus pada pasien dengan asma, batuk kronik, dan laringitis. Evaluasi secara hati-hati untuk kemungkinan penyebab non-GERD harus dilakukan untuk semua pasien tersebut.
- Diagnosis laringitis refluks tidak boleh dibuat hanya berdasarkan temuan laringoskopi
- Percobaan PPI direkomendasikan untuk mengobati gejala ekstraesofageal pada pasien yang juga memiliki gejala khas
- Endoskopi tidak diperlukan untuk menegakan diagnosis GERD yang berhubungan dengan asma, batuk kronis, atau laringitis.
- Monitor refluks dipertimbangkan sebelum terapi coba PPI pada pasien dengan gejala ekstraesofageal yang tidak memiliki gejala khas
- Jika gagal dengan terapi PPI harus dilakukan untuk tes diagnostik lebih lanjut
- Terapi bedah bukan merupakan salah satu pilihan terapi ekstraesofageal dari GERD pada pasien yang tidak berespon dengan terapi supresi asam
Komplikasi
Jika tidak ditangani, GERD dapat menumbulkan dampak berupa komplikasi. Komplikasi langsung adalah terjadinya esofagitis erosif. Klasifikasi Los Angeles (LA) digunakan untuk menggambarkan derajat esofagitis erosif. Pasien dengan LA grade A harus dievaluasi untuk konfirmasi adanya GERD. Di bawah ini adalah tabel mengenai klasifikasi esofagitis erosif berdasarkan klasifikasi LA
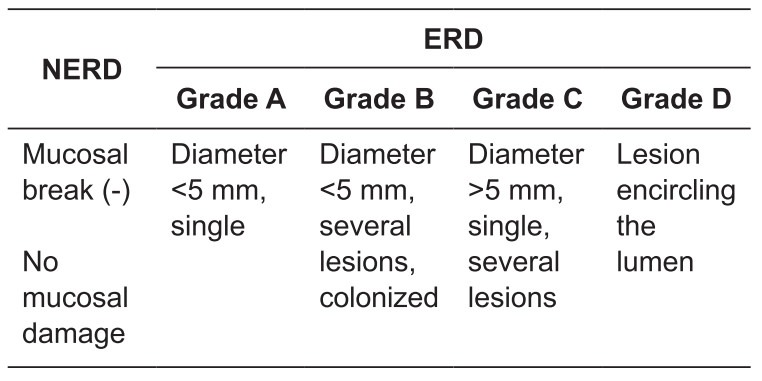
- Endoskopi harus diulang pada pasien dengan ERD berat setelah terapi pemberian antisekretorik asam untuk menyingkirkan adanya esofagus Barrett
- Terapi PPI secara terus-menerus direkomendasikan setelah dilakukan dilatasi striktur peptikum untuk memperbaiki disfagia dan mengurangi keperluan dilatasi ulang
- Injeksi steroid intralesi dapat dilakukan pada kasus striktur yang refrakter dan berat
- Terapi PPI dipertimbangkan setelah dilatasi pada cincin esofageal bagian bawah (cincin Schatzki)
- Penapisan esofagus Barrett harus dipertimbangkan pada pasien dengan risiko tinggi pada profil epidemiologi
- Gejala pada pasien dengan esofagus Barrett dapat diterapi serupa dengan pasien GERD tanpa esofagus Barrett
- Pasien dengan temuan esofagus Barrett harus dilakukan survailans berkala
Kesimpulan
GERD merupakan salah satu masalah yang banyak ditemui pada praktek sehari-hari. Anamnesis yang cermat disertai dengan evaluasi risiko adanya komplikasi penting agar mencegah terjadinya esofagus Barrett atau perkembangan ke adenokarsinoma esofagus. Terapi PPI merupakan terapi utama dan dapat diberikan ketika terdapat gejala khas penyakit ini. Untuk membandingkannya dengan dispepsia serta mencari mengenai tanda alarm atau tanda bahaya dapat dibaca pada artikel berikut: Sakit Maag atau Dispepsia dan infeksi Helicobacter pylori.
Sumber
- Fock KM, Talley NJ, Fass R, Goh KL, Katelaris P, Hunt R, et al. Asia-Pacific consensus on the management of gastroesophageal reflux disease: update. J Gastroenterol Hepatol. 2008 Jan;23(1):8–22.
- The Indonesian Society of Gastroenterology. National Consensus on the Management of Gastroesophageal Reflux Disease in Indonesia. Acta Med Indones. 2014;46(3):263–71.
- Katz PO, Gerson LB, Vela MF. Guidelines for the Diagnosis and Management of Gastroesophageal Reflux Disease. Am J Gastroenterol. 2013;108(3):308–28.
- Syam AF, Sobur CS, Hapsari FCP, Abdullah M, Makmun D. Prevalence and Risk Factors of GERD in Indonesian Population—An Internet-Based Study. Adv Sci Lett. 2017 Jul 1;23(7):6734–8.

Seorang dokter, saat ini sedang menjalani pendidikan dokter spesialis penyakit dalam FKUI. Peminat berbagai topik sejarah dan astronomi.

