Gagal jantung baik yang disebabkan kardiomiopati pada kehamilan atau penyebab lainnya sering menjadi penyulit dan menyebabkan morbiditas dan mortalitas terutama untuk ibu hamil. Terdapat kondisi kardiomiopati yang berhubungan langsung dengan kehamilan yaitu peripartum cardiomyopathy (PPCM). Kardiomiopati lain seperti kardiomioapti toksis, hypertrophic cardiomyopathy (HCM), dilated cardiomyopathy (DCM), kardiomiopati Takotsubo, dan storage disease juga dapat ditemui sebagai penyulit dalam proses kehamilan.
Daftar Isi
Peripartum Cardiomyopathy (PPCM)
Salah satu penyebab terbesar dari kardiomiopati pada kehamilan adalah PPCM. Predisposisi dari PPCM adalah kehamilan multipara, etnis Afrika, merokok, diabetes, preeklampsia, malnutrisi, usia lanjut, dan kehamilan remaja.
Secara umum sebaran atau epidemiologi PPCM tidak diketahui. Salah satu hal utama yang mempersulit mendeteksi PPCM adakah sulitnya membedakan PPCM dengan kardiomiopati lainnya. Dari data di Amerika Serikat tingkat hospitalisasi kehamilan akibat kardiomiopati adalah 0,46 per 1000 persalinan dengan perkiraan 0,18 akibat PPCM.
Definisi PPCM
Untuk membedakannya dengan kardiomiopati lain, maka berikut adalah definisi dari PPCM:
- Gagal jantung sekunder akibat disfungsi sistolik ventrikel dengan LVEF <45%
- Muncul berdekatan dengan akhir kehamilan atau beberapa bulan setelah persalinan (umunya dalam satu bulan setelah persalinan)
- Tidak ada penyebab lain yang diidentifikasi sebagai penyebab gagal jantung.
Patogenesis PPCM
Penyebab secara pasti tidak diketahui, potensi penyebabnya adalah inflamasi dan ketidakseimbangan angiogenik yang menyebabkan kerusakan vaskuler. Faktor tersebut dicetuskan oleh banyak hal, diantaranya adalah prolaktin 16 kDa dan soluble fms-like tyrosine kinase 1 (sFlt1). Keduanya diduga menginisiasi dan mendorong proses patogenesis dari PPCM. Di bawah ini adalah bagan proses patogenesis dari PPCM:

Manifestasi Klinis PPCM
Tampilan klinis PPCM berupa gagal jantung akibat disfungsi sistolik saat akhir kehamilan dan dalam beberapa bulan pasca kelahiran. Kebanyak kasus PPCM terdiagnosis pasca kelahiran. Pada ekhokardiografi, LV biasanya tidak berdilatasi namun EF <45%. Biasanya LVEF awal <30% dengan diameter end-diastolic ≥6 cm. Apabila terdapat tanda keterlibatan ventrikel kanan, biasanya merupakan petanda prognostik buruk. Gejala yang muncul adalah gagal jantung akut dan bisa disertai dengan aritmia ventrikel dan cardiac arrest.
Tatalaksana PPCM
Penatalaksanaan PPCM dapat ditentukan dengan melihat derajat penyakit. Adapun penanganannya adalah sebagai berikut:
| PPCM Ringan | PPCM Sedang | PPCM Berat | |
| Manifestasi klinis | Gagal jantung subakut Hemodinamik stabi | Gagal jantung akut Hemodinamik stabil Insufisiensi pernapasan | Syok kardiogenik Instabilitas hemodinamik Insufisiensi pernapasan |
| EKG | Tidak ada perubahan spesifik | Tidak ada perubahan spesifik, seringkali takikardia | Tidak ada perubahan spesifik, seringkali takikardia |
| Foto toraks | Kongesti paru, dapat pula normal | Kongesti paru, pembesarah siluet jantung | Kongesti paru, pembesaran siluet jantung, efusi pleura |
| Natriuretic peptide | Sedikit meningkat | Meningkat | Sangat meningkat |
| Ekhokardiografi | LVEF 30-45% | LVEF 20-35% | LVEF <25%, dapat disertai disfungsi dan dilatasi RV |
| Ruang rawat | Ruang biasa, rawat jalan untuk pasien tertentu | Intermediate care, HF unit (HFU) | Intensive care unit (ICU) |
| Terapi | – Obat HF oral – Diuretik jika overload – Pertimbangkan bromocriprine untuk 1 minggu | – Diuretik IV – Pertimbangkan vasorelaksan jika SBP > 110 mmHg – Suplementasi oksigen atau ventialsi non invasif jika dibutuhkan – Hindari inotropik atau katekolamin – Pertimbangkan bromocriptine selama 8 minggu jika LVEF <25% – Obat HF oral | – Diuretik IV – Inotrop atau katekolamin bila perlu – Ventilasi invasif – Mechanical circulatory support (Impella dan/atau ECMO) – Pertimbangkan bromocriptine selama 8 minggu, tirasi naik sesuai kadar prolaktin – Obat HF oral setelah stabilisasi |
Pada pemberian bromocriptine perlu pendampingan atau disertai dengan pemberian antikoagulan. Hal ini disebabkan bromocriptine dapat menimbulkan tromboemboli. Berikut adalah skema umum pemberian bromocriptine:

Apabila tidak ada bromoriprine, sebagai alternatif adalah cabergoline. Namun, data mengenai pemulihan fungsi ventrikel jantung dengan pemberian cabergoline masih terbatas.
Prognosis PPCM
Tingkat kematian dalam 6 bulan bervariasi antara 2-12,6% dan dapat mencapai 24% dalam 12 bulan. Jika EF tidak pulih ke level >50-55% maka pasien tidak disarankan untuk hamil kembali. Manajemen utama berupa obat-obatan untuk gagal jantung dan pemberian bromokriptin sebagai anti prolaktin sesegera mungkin.
Dilated Cardiomyopathy (DCM) pada Kehamilan
DCM adalah penyakit kardiomiopati pada yang meliputi beberapa kondisi yang menyebabkan dilatasi dan disfungsi LV. Penyebab DCM termasuk infeksi virus, obat-obatan, dan iskemia. Sekitar 50% kasus adalah idiopatik dan 20-35% bersifat herediter. Sekitar 40% penyebab genetik dari DCM teridentifikasi dengan >50 jenis mutasi telah dikenali. Perkiraan prevalensi sekitar 1:2500 dengan banyak kasus yang tidak terdeteksi.
Pasien dapat saja diketahui menderita DCM atau muncul secara de novo saat kehamilan. Membedakan gejala dan tanda gagal jantung dengan kehamilan memang memerlukan perhatian yang lebih pada saat anamnesis dan pemeriksaan fisis. Walaupun PPCM dan DCM merupakan entitas penyakit yang beda, pasien dapat memiliki kesamaan predisposisi genetik dan membedakannya saat kehamilan menjadi sangat sulit.
Kehamilan pada wanita dengan DCM sebelumnya tidak dapat ditoleransi dan sangat berpotensi untuk mengalami perburukan fungsi LV. Prediktor mortalitas kematian ibu adalah NYHA kelas III/IV dan LVEF <40%. Risiko tinggi mengalami gangguan saat kehamilan m=yaitu EF <20%, MR, gagal RV, AF, dan hipotensi. Semua pasien dengan DCM harus dilakukan konseling dan dirawat secara multidisiplin dikarenakan kemungkinan perburukan fungsi LV, kematian ibu, dan kematian janin.
Penanganan pre kehamilan termasuk modifikasi obat-obatan gagal jantung yang berpotensi membahayakan bagi janin. Obat-obatan yang harus dihentikan yaitu ACE inhibitor, ARB, ARNI, MRA, dan ivabradin disertai dengan monitor fungsi LV dengan ekhokardiografi secara ketat. Beta blocker harus dilanjutkan saat kehamilan dan diganti dengan beta-1-selective blocker. Jika EF menurun, perlu dilakukan diskusi terutama menimbang apakah kehamilan harus diterminasi.
Kardiomiopati Hipertrofik/Hypertrophic Cardiomyopathy (HCM) pada Kehamilan
Berlanjut ke jenis kardiomiopati pada kehamilan lainnya yaitu kardiomiopati hipertropik atau hyperthropic cardiomyopathy (HCM). Prevalensi HCM sebenarnya sulit untuk ditentukan. Perkiraan prevalensinya adalah 0,02-0,23% pada populasi dewasa. Pada kehamilan, prevalensi HCM adalah <1:1000.
Wanita dengan HCM dapat menoleransi kehamilan dengan lebih baik dibandingkan PPCM atau DCM. Mortalitas atau kematian ibu akibat HCM adalah 0,5%. Sebanyak 29% dari wanita hamil dengan HCM mengalami komplikasi atau perburukan gejala gagal jantung selama kehamilan.
Salah satu dampak yang ditakutkan dari HCM adalah kematian janin. Namun, kematian janin pada HCM sama dengan populasi tanpa HCM yaitu aborsi spontan (15%), aborsi terapetik (5%), dan kematian dalam kandungan/stillbirth (2%). Tetapi, kehamilan dengan HCM memiliki peningkatan signifikan dalam hal premturitas (26%). Risiko prematuritas ini meningkat apabila sebelum hamil terdapat gejala gagal jantung, memiliki profil risiko tinggi yaitu gangguan diastolik, obstruksi outflow LV yang berat, dan aritmia. Gejala yang muncul berupa edema paru dan gejala tipikal gagal jantung lainnya dan diagnostik ditegakan dengan ekhokardiografi.
Berdasarkan pembagian risiko WHO, HCM termasuk ke kategori kelas II atau III. Dalam kondisi ini, penilaian kondisi dilakukan tiap trimester untuk kelas II dan setiap 1-2 bulan untuk kelas III. Penilaian dan penanganan yang harus dilakukan meliputi
- Ada atau tidaknya gejala baru
- Jika ada AF dilakukan kontrol rhythm, melakukan kardioversi, serta pemberian antikoagulan
- Menekan adanya aritmia ventrikel baik dengan beta blocker atau CCB (verapamil)
- Apabila ada riwayat kematian mendadak pada keluarga, maka harus lebih digali terutama jina terdapat gejala palpitasi atau presinkop
Persalinan dilakukan secara pervaginam, dan seksio sesaria hanya untuk pasien dengan obstruksi outflow LV yang berat, kehamilan preterm dan dalam antikoagulan oral, atau gagal jantung berat. Pemberian oksitosin digunakan dalam tetesan pelan dan penambahan cairan dilakukan dengan sangat hati-hati.
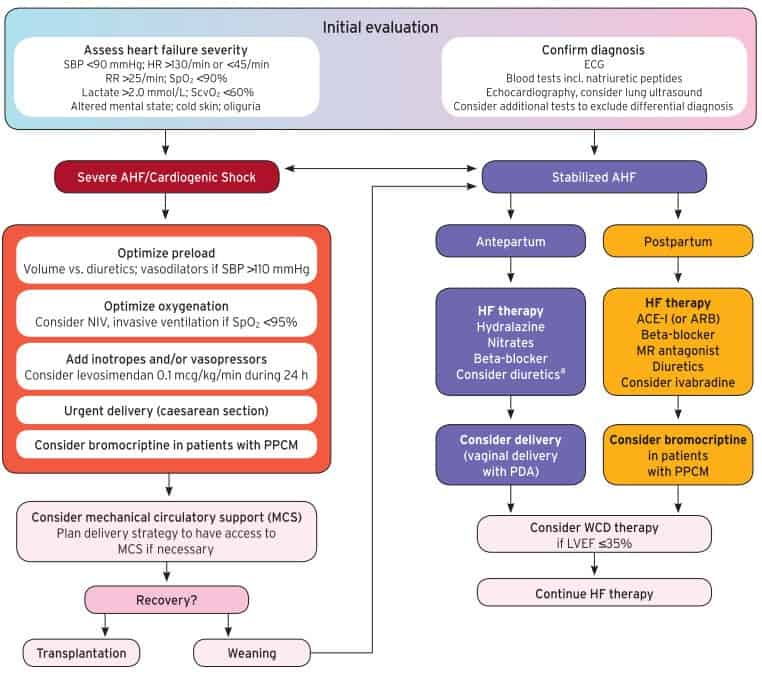
Penanganan Ibu Hamil dengan Kondisi Gagal Jantung Akut
Saat didapatkan gejala gagal jantung akut, harus ditegakan konfirmasi diagnosis dan menilai tingkatan atau beratnya gagal jantung akut tersebut. Berdasarkan kondisi gagal jantung, maka harus dikenali apakah gejala gagal jantung berat atau terjadi shock kardiogenik. Dalam keadaan gagal jantung akut yang berat, maka langkah yang harus diambil adalah stabilisasi pasien.
Stabilisasi pasien pada syok kardiogenik meliputi:
- Optimalisasi preload dengan menentukan pengisian vaskuler yang cukup, tidak overload dan tidak kekurangan
- Oksigenisasi optimal dengan target saturasi oksigen >95%. Apabila saturasi menurun, maka dilakukan pemasangan alat bantu napas atau ventilator baik NIV maupun ventilator invasif
- Tidak memberikan beta-blocker terutama pasien PPCM lebih sensitif terhadap efek toksis dari beta-blocker
- Apabila tekanan darah tetap turun, dapat diberikan inotropik dan bisa ditambah vasopresor apabila diperlukan. Levosimendan merupakan inotropik terpilih dalam kondisi kehamilan
- Lakukan persalinan darurat
- Apabila pasien PPCM, cegah untuk tidak menyusui dan berikan bromokriptin
- Selama keadaan pasien masih tidak stabil, maka dipersiapkan untuk diberikan dukungan sirkulasi mekanik. Jika kondisi perbaikan, dapat dilakukan penyapihan. Namun, apabila tidak membaik, maka pasien kandidat untuk dilakukan transplantasi jantung
Pada pasien-pasien dengan gagal akut yang stabil, maka dibedakan perlakuan antara pasien yang sudah melakukan dan persalinan dan yang belum bersalin.
- Pasien belum bersalinan
- Terapi gagal jantung: hidralazin, nitrat, beta-blocker, pertimbangkan diuretik
- Persalinan dapat dilakukan dengan per vaginam dengan dibantu dengan anestesi peridural
- Apabila LVEF ≤35%, maka dilakukan pemasangan WCD
- Pada pasien pasca persalinan
- Terapi gagal jantung: ACE-I atau ARB, beta blocker, MR antagonist, diuretik, pertimbangkan ivabradin
- Pada pasien dengan PPCM diberikan bromokriptin
- Apabila LVEF ≤35%, maka dilakukan pemasangan WCD
Pertimbangan Terminasi Kehamilan pada Ibu Hamil yang Mengalami Gagal Jantung Akut
Apabila terjadi gejala gagal jantung akut saat kehamilan, maka patut dipikirkan untuk mempertimbangkan terminasi kehamilan. Untuk itu, diberikan pematangan atau maturasi janin secepatnya dan dirawat di tempat pelayanan tersier. Apabila janin sudah tidak viabel, maka dilakukan persalinan dan kemudian melakukan terapi gagal jantung secara maksimal. Apabila janin masih hidup, dilakukan edukasi terhadap pasien untuk mengambil keputusan apakah tetap melanjutkan kehamilan atau dilakukan terminasi.

Rangkuman Rekomendasi Penatalaksanaan Kardiomiopati pada Kehamilan
- Antikoagulan direkomendasikan pada pasien dengan thrombus intrakardiak yang dideteksi dengan ekhpkardiografi atau emboli sistemik (IA)
- Direkomendasikan mengobat gagal jantung pada kehamilan sesuai guideline pasien pada pasien yang tidak hamil dengan memerhatikan obat-obatan yang dikontraindikasikan pada kehamilan (IB)
- Edukasi pasien dengan HFrEF mengenai risiko perburukan kondisi gagal jantung baik pada saat kehamilan atau saat persalinan (IC)
- Pemberian antikoagulan LMWH atau VKA disesuaikan dengan tahap usia kehamilan pada pasien hamil dengan AF (IC)
- Pada keadaan HFrEF terapi beta blocker tetap diberikan pada saat hamil pada pasien yang telah memakai obat tersebut sebelum hamil dan bisa dimulai saat hamil dengan hati-hati jika diindikasikan (IC)
- Pada pasien PPCM dan DCM diedukasi mengenai kemungkinan kemunculan kembali kardiomiopati pada kehamilan berikutnya walaupun fungsi LVEF pulih ke nilai normal (IC)
- Untuk kasus gagal jantung akut pada kehamilan diperlukan diagnosis dan pengambilan keputusan yang cepat dan ditangani oleh tim multidisiplin (IIaC)
- Pasien dengan syok kardiogenik dan tergantung pada inotropik harus ditangani di fasilitas yang dapat memberikan dukungan sirkulasi mekanik (IIaC)
- Terapi bromokriptin diberikan dengan disertai pemberian antikoagulan propilaksis maupun teurapetik (IIaC)
- Dikarenakan tingginya kebutuhan metabolik dari laktasi dan menyusui, pencegahan laktasi dipertimbangkan pada pasien dengan HF berat (IIbB)
- Pada pasien dengan PPCM, pemberian bromokriptin diberikan untuk menghentikan laktasi dan mempercepat pemulihan fungsi LV (IIbB)
- Untuk PPCM dan DCM tidak direkomendasikan untuk kembali hamil apabila LVEF tidak kembali normal (IIIC)
- Stratifikasi risiko pasien HCM yang hamil sama dengan pada kondisi tidak hamil (IC)
- Pasien HCM melanjutkan terapi beta-blocker pada saat kehamilan (IC)
- Pasien HCM dan hamil dapat memulai beta-blocker apabila muncull gejala sebagai akibat dari obstruksi outflow tract atau terjadi aritmia (IIaC)
- Jika terjadi aritmia persisten pada HCM, dipertimbangkan untuk dilakukan kardioversi (IIaC)
Kesimpulan
Gagal jantung pada kehamilan memiliki banyak penyebab. Salah satu yang sering mendapat perhatian adalah PPCM. Salah satu yang khusus dari PPCM adalah perlunya pemberian anti prolaktin seperti bromocripetine. Penyebab lainnya bisa berupa DCM, HCM, atau bahkan iskemia.
Referensi
- Azibani F, Sliwa K. Peripartum Cardiomyopathy: an Update. Curr Heart Fail Rep. 2018;15(5):297–306.
- Bauersachs J, König T, van der Meer P, Petrie MC, Hilfiker-Kleiner D, Mbakwem A, et al. Pathophysiology, diagnosis and management of peripartum cardiomyopathy: a position statement from the Heart Failure Association of the European Society of Cardiology Study Group on peripartum cardiomyopathy. Eur J Heart Fail. 2019;21(7):827–43.
- Hilfiker-Kleiner D, Sliwa K. Pathophysiology and epidemiology of peripartum cardiomyopathy. Nat Rev Cardiol. 2014;11(6):364–70.
- Regitz-Zagrosek V, Roos-Hesselink JW, Bauersachs J, Blomström-Lundqvist C, Cífková R, De Bonis M, et al. 2018 ESC Guidelines for the management of cardiovascular diseases during pregnancy. Eur Heart J. 2018 Sep 7;39(34):3165–241.

Seorang dokter, saat ini sedang menjalani pendidikan dokter spesialis penyakit dalam FKUI. Peminat berbagai topik sejarah dan astronomi.


Comments 4
Terima kasih banyak, Pak Dokter, sangat jelas.
Poin 4 maksudnya ketika didiagnosis awal mengalami PPCM tapi EF nya di atas 50% (sebelum pengobatan), apakah mungkin, Dokter?
Author
Mungkin. Mesti diingat juga kalau pengobatan utama PPCM kehamilannya harus dihentikan. Wanti-wangi juga kalau EF pasca persalinan rendah, kalau hamil lagi kondisi jantung bisa berat lagi.
Salam, Dokter.
Saya pernah didiagnosisi PPCM tahun 2014, juga gagal jantung, 3 katup jantung bocor, dan aritmia (VES). Ukuran jantung kembali normal, tetapi katup mitral masih bocor ringan sampai sekarang. Aritimanya sudah diablasi tahun 2014 juga.
Ada beberapa hal yang masih membuat saya penasaran tentang PPCM, yaitu:
1. Saya pernah dengar PPCM tidak selalu mengakibatkan gagal jantung. Apa yang membedakan PPCM yang disertai gagal jantung dan yang tidak? Apakah dilihat dari EF atau tanda lain?
2. Hasil rontgen menunjukkan paru-paru “terendam” cairan, apakah cairan yang dimaksud adalah darah?
3. Setelah ukuran jantung kembali normal, kenapa katup mitral saya tidak kembali menutup ya, Dok? Apa penyebabnya?
4. Ada beberapa teman survivor yang didiagnosis PPCM tetapi EF di atas 50%, apa ini mungkin, dokter?
5. Ada juga survivor yang EF sudah normal, tetapi ukuran jantung masih bengkak, apa penyebabnya ya, dok?
Terima kasih sebelumnya atas jawaban dokter.
Author
1. PPCM itu perubahan struktural jantung. Bisa bergejala bisa juga tidak. Karena itu ada ibu yang baru ketahuan ada PPCM setelah disengaja dicek ekho setelah persalinan. Maksudnya fungsi dan struktur jantung berubah tapi tidak sampai begitu berat sehingga muncul gagal jantung. Namun, tentu dengan perubahan struktur tentu bisa ada efek lain seperti aritmia.
2. Cairan itu bukan darah, tapi plasma. Karena gagal jantung tekanan darah di paru meningkat jadinya bengkak dan cairan plasma keluar
3. Karena ada struktur yang berubah jadi posisinya jadi kurang bagus. Katup bocor bukan selalu katupnya rusak. Ketika tempat dia menempel ke jantung berubah, posisinya jadi tidak pas sehingga jadinya bocor. Seperti anak jendela tapi lubang jendelanya geser jadi lebih lebar. Jadinya nggak pas lagi. Kenapa tidak kembali, ya berarti perubahannya permanen.
4. Iya, ada yang EF nya kembali >55 atau 60 malah. Itu sih bagus ya dan memang harapan kita sebenarnya kembali ke normal.
5. Jantung tetap bengkak karena perubahan sruktural jantung. Perubahannya terlampau besar jadinya tidak kembali normal. Baik itu otot jantung maupun jaringan lain bertambah maka biasanya sulit hilang.