Infeksi HIV mulai dikenal di dunia sejak pertengahan dekade 1980-an. Awalnya diketahui sejak ditemukannya epidemi gejala imunodefisiensi (AIDS, acquired immune deficiency syndrome) terutama dikalangan kaum homoseksual di Amerika Serikat dan Eropa. Kemudian diikuti dengan keberhasilan isolasi dan identifikasi virus HIV tahun 1984.
Namun, setelah itu diikuti periode “despair“. Walaupun ARV dikembangkan tidak lama kemudian, perkembangan mutasi HIV begitu cepat sehingga membuat ARV tidak bermanfaat setelah diberikan dalam waktu singkat. Untungnya, kegigihan dan kesabaran membuahkan hasil. Tahun 1996 membawa sejarah setelah publikasi HAART pertama kali memberikan bukti adanya regimen terapi yang efektif. Setelah itu, banyak dicapai kemajuan signifikan pada tatalaksana infeksi HIV sehingga penderita infeksi HIV tidak lagi menghadapi vonis mati dalam berhadapan dengan penyakitnya.
Walaupun demikian, selain masalah medis, masalah sosial khususnya stigma masyarakat sangat berpengaruh besar pada penderita infeksi HIV. Oleh sebab itu, dengan adanya tulisan ini dharapkan dapat memberikan informasi lebih kepada masyarakat mengenai infeksi HIV sehingga tekanan sosial yang dirasakan penderita menjadi berkurang.
Daftar Isi
Penemuan HIV dan ARV
Pada pertengahan 1981, CDC menyampaikan laporan mengenai kasus langka pneumonia akibat Pneumocystis jirovecii (PCP) pada lima laki-laki homoseksual yang sebelumnya sehat. Pada saat pelaporan dua diantaranya sudah meninggal. Dari infeksi yang tidak biasa ini, disimpulkan bahwa sistem imun penderita telah lumpuh. Laporan ini merupakan pelaporan resmi pertama yang memulai periode epidemi AIDS di Amerika Serikat.

Setelah itu, laporan mengenai infeksi oportunistik seperti PCP dan kanker sarkoma Kaposi mulai banyak bermunculan dari seluruh penjuru Amerika Serikat. Kebanyakan kasus terjadi pada populasi laki-laki homoseksual. Saat itu muncul istilah kontroversial yaitu GRID (Gay-Related Immune Deficiency) yang ternyata sangat tidak tepat karena ternyata kemudian muncul juga kasus infeksi HIV pada perempuan, laki-laki heteroseksual, hemofiliak (populasi dengan transfusi rutin seperti pada thalasemia), penasun, dan anak-anak. Pada periode yang sama, laporan tentang kasus AIDS juga berdatangan dari Eropa, Amerika Tengah, dan Afrika.

Sepanjang awal dan pertengahan tahun 1980-an, AIDS menjadi perhatian serius dengan korban banyak yang berjatuhan. Tahun 1983, Dr. Françoise Barré-Sinoussi dan timnya dari Pasteur Institute di Prancis menemukan sebuah retrovirus yang disebut Lymphadenopathy Associated Virus (LAV) yang dicurigai menjadi penyebab AIDS. Tahun 1984 Dr. Robert Gallo dan timnya dari National Cancer Institute menemukan juga sebuah retrovirus yang diberi nama HTLV-III.
Tahun 1984 juga muncul kasus penolakan sekolah terhadap anak yang terkena HIV karena transfusi darah. Kasus ini sampai masuk ke pengadilan dan mendapatkan perhatian besar publik serta seruan untuk edukasi AIDS di masyarakat.
Kemudian pada tahun 1987 untuk pertama kalinya obat antiretroviral zidovudine (AZT) disetujui oleh FDA untuk terapi HIV. FDA juga menyatakan obat HIV menjadi prioritas sehingga dapat memotong proses persetujuan obat lebih cepat. Pada tahun tersebut juga pemeriksaan diagnostik HIV dengan Western blot disetujui untuk digunakan.
Pada tahun 1992 untuk pertama kalinya AIDS menjadi penyebab nomor satu kematian pada kelompok laki-laki usia 25-44 tahun. Pada tahun tersebut, untuk pertama kalinya juga pemeriksaan rapid test disetujui untuk dipakai sebagai diagnostik infeksi HIV.
Tahun 1995 ditandai dengan disetujuinya protease inhibitor pertama untuk digunakan untuk terapi HIV, yang memulai dirintisnya masa highly active antiretroviral therapy (HAART). Setahun kemudian mulai terjadi trend penurunan kasus AIDS untuk pertama kalinya dan tahun 1997 diresmikan HAART sebagai standar baru terapi HIV.
Virologi HIV
HIV adalah golongan retrovirus yang terdiri dari dua tipe HIV-1 dan HIV-2. HIV-1 menjadi tipe HIV yang paling mendunia sedangkan HIV-2 terbatas di beberapa tempat di Afrika bagian tengah dan barat. Secara genetik, HIV termasuk kelompok genus Lentivirus dan famili Retroviridae. Ciri khas dari infeksi lentivirus adalah infeksi kronik dengan masa latensi yang panjang serta replikasi virus yang persisten dan keterlibatan susunan saraf pusat.
Genom retrovirus terdiri dari dua untai identik RNA rantai tunggal (single stranded) yang dicirikan adanya gen struktural gag, pol, dan env. Organisasi genom antara HIV-1 dengan HIV-2 memiliki perbedaan walaupun secara dasar struktur sama. Perbedaan tersebut dapat dilihat pada bagan di bawah ini:

Baik HIV-1 maupun HIV-2 dapat menyebabkan AIDS. Walaupun demikian, HIV-2 memiliki virulensi atau kemampuan membuat keparahan penyakit yang lebih rendah, rentang perjalanan dan progresi penyakit yang lebih lama, serta lebih banyak menyerang susunan saraf pusat dibandingkan HIV-1.
Struktur Virion dan Genom dari HIV
Seperti disebutkan di atas, pada HIV memiliki gen gag, pol, dan env. Gen gag mengkodekan struktur protein core (p24, p7, p6) dan matriks virus (p17) sedangkan gen env mengkode glikoprotein envelope yaitu gp120 dan gp41. Kedua protein ini adalah berfungsi mengenali resptor dari permukaan sel CD4. Adapun gen pol mengkodekan enzim yang penting pada proses replikasi yaitu reverse transcriptase (merubah RNA menjadi DNA), integrase (integrasi genom HIV ke genom inang), dan protease (membelah protein gag dan pol menjadi komponen fungsional).
Selain gen gag dan pol, pada genom HIV juga terdapat gen asesoris. Gen ini berupa regulator yang memainkan peranan dalam mengatur replikasi. Diantaranya adalah gen tat yang mengkodekan protein (Tat) yang diekspresikan pada infeksi tahap awal setelah infeksi dan fungsinya mempromosikan ekspresi gen-gen HIV. Protein Rev, yang dikodekan gen rev menjamin transfer RNA genom HIV dari inti/nukleus ke sitoplasma.
Adapun fungsi dari gen asesoris lainnya masih kurang dipahami. Contohnya Vpr yang diyakini berperan dalam menyebabkan berhentinya siklus sel dan juga memungkinkan virus untuk mengakses inti dari makrofag (pada HIV-2, gen analog Vpr adalah Vpx). Vpu adalah protein yang berfungsi agar partikel yang dilepas adalah partikel HIV yang sudah lengkap sedangkan Vif berperan agar daya infeksi dari virus HIV bertambah. Terakhir, protein Nef memiliki banyak fungsi termasuk transduksi sinyal intrasel dan down regulasi dari CD4 agar memberi kesempatan proses budding partikel virus. Di bawah ini adalah bagan genom serta fungsi dari masing-masing gen pada virus HIV:

Partikel virion dari HIV sendiri memiliki diameter 100 nm dan dikelilingi oleh membran yang kaya akan lipoprotein. Setiap partikel dari membran virus memiliki kompleks heterodimer glikoprotein yang teridiri dari trimer gp120 dan gp41 yang terikat secara bersama-sama. Ikatan antara gp120 dan gp40 bukan merupakan ikatan kovalen sehingga gp120 dapat dilepaskan secara spontan dan terdeteksi dalam serum dan jaringan limfe penderita infeksi HIV.
Selain protein membran virus, pada saat budding, dapat pula terbawa protein membran dari sel inang seperti HLA kelas I dan II atau protein adesi seperti ICAM-1. Pada protein membran virus ini, menempel protein matriks p17 di sisi dalam virion. Adapun komponen inti atau core dari virus terbentuk dari antigen core p24. Di dalam capsid, bersemayam dua salinan RNA HIV yang digabungkan dengan nukleoprotein, enzim reverse transkriptase, integrase, dan protease. Adapun susunan virion ini dapat dilihat pada gambar di bawah ini:

Siklus Replikasi HIV
Secara sistematis, siklus replikasi HIV (lihat pula gambar di bawah) memiliki 6 tahap, yaitu:
- Binding and entry
- Uncoating
- Trasnkripsi balik oleh reverse transcriptase
- Integrasi provirus ke sel inang
- Sintesis protein virus dan perakitan
- Budding

Proses entri dari virus HIV terbagi menajdi 3 tahap yaitu ikatan virus ke sel, aktivasi, dan fusi. Untuk mengenali target sel, diperantarai oleh protein envelop yaitu kompleks gp120 dan gp41. Protein virus yang mengenali CD4 adalah gp120.
Pada saat gp120 menempel ke CD4, terjadi perubahan konformasi sehingga bagian protein dari gp120 akan terekspose sehingga memungkinkan dikenali oleh reseptor kemokin lain di membran sel. Reseptor kemokin lain ini merupakan koreseptor yang memfasilitasi entri dari HIV. Adapun koreseptor yang sering terlibat adalah CXCR4 dan CXCR5.
Ligan alami dari CXCR4 adalah α-chemokine SDF-1 (stromal cell-derived factor 1) sedangkan CXCR5 kelaurga dari β-chemokine (RANTES, macrophage inflammatory proteins [MIP]-1-α dan MIP-1-β. CXCR4 banyak terdapat di permukaan sel limfosit T sedangkan CXCR5 terdapat di monosit/makrofag, sel dendritik, dan limfosit T teraktivasi.
Terdapat perbedaan tropisme antara strain virus HIV yang disebabkan oleh perbedaan ekspresi dari reseptor sel target. Ada virus HIV yang lebih memilih CXCR5 yang berada di makrofag dan sel limfosit T. Strain ini dikenal sebagai macrophage-tropic (M-tropic) atau virus R5. Adapun strain lain lebih memilih CXCR4 yang banyak di limfosit T sehingga lebih dikenal sebagai T-lymphocyte-tropic (T-tropic) atau virus X4. Selain itu, adapula virus HIV yang mampu berikatan baik CXCR4 amupun CXCR5.
Setelah ikatan ganda antara gp120 dengan CD4 dab CXCR5 atau CXCR4, maka ikatan tersebut menjadi lebih stabil. Setelah itu, pada bagian dari gp41, terdapat bagian yang disebut HR1 dan HR2 repeat sequence yang kemudian saling berinteraksi menyebabkan kolapsnya struktur gp41 membentuk struktur seperti jepit rambut. Hal ini menyebabkan virus dengan sel menjadi berdekatan dan terjadilah proses fusi antara virus dengan sel yang diikuti kemudian dengan masuknya kapsid dari virus.
Setelah kapsid masuk ke sel, kemudian bungkus kapsid terlepas (uncoating) menyebabkan RNA HIV menjadi bebas. Hal ini kemudian diikuti aktifnya enzim reverse transkriptase, mentrasnkripsi balik RNA virus menjadi DNA dalam bentuk double strand DNA atau provirus. Setelah itu, provirus akan diintegrasikan ke dalam genome sel inang oleh enzim integrase. Proses integrasi ini memerlukan sel dalam keadaan teraktivasi. Monosit/makrofag, sel mikroglia, dan sel T yang dalam keadaan quiescent adalah sel yang berumur panjang yang mengandung provirus dan penting sebagai reservoir HIV.
Proses Transkripsi Genom HIV
Perlu kondisi sel teraktivasi agar genome virus dalam inti sel dapat mulai ditranskripsi. Proses sinyal ini dapat diciptakan oleh virus sendiri yaitu melalui sintesis protein regulator dari HIV seperti Tat dan Rev. Tat berikatan dengan situs TAR (transactivation response element) pada posisi depan atau awal RNA HIV yang kemudian akan menstimulus transkripsi dan pembentukan transkrip RNA yang lebih panjang. Sedangkan Rev memfasilitasi transkripsi RNA yang lebih panjang dan ekspresi baik gen yang mengkodekan enzim maupun protein struktural dari virus. Rev juga menghambat terbentuknya faktor regulasi sehingga mendorong pembentukan partikel virus yang matur.
Komponen mRNA dari virus akan berpindah dari nukleus ke sitoplasma dimana protein struktural dari virus dibentuk. Gen pol dan gag akan menghasilkan komponen nukleocapsid dari virus sedangkan gen env mengkodekan komponen glikoprotein dari envelop virus. Awalnya yang terbentuk adalah gp160 yang kemudian dibelah oleh protease HIV menjadi gp120 dan gp41. Protein Gag dan Pol juga berasal dari molekul prekursor 160 kD yang dimana dibelah oleh protease menghasilkan p24, p17, p9, dan p7.
Pembelahan oleh protease ini sangat penting dalam pembentukan partikel virus yang baru. Proses pembentukan partikel virus ini merupakan proses bertahap:
- Dimulai dengan dua untai RNA virus berikatan bersama dengan enzim replikasi sementara protein core disusun mengelilingi komponen RNA beserta enzim replikasi membentuk kapsid
- Partikel kapsid tersebut merupakan komponen imatur, kemudian berpindah mendekati permukaan sel.
- Molekul prekursor dari virus kemudian dibelah oleh protease menghasilkan virus baru yang kemudian membentul seperti tunas di permukaan sel dan mengambil membran sel inang sebagai komponen envelop dari partikel virus yang baru.
Terdapat perbedaan tempat buding antara sel limfosit T dengan sel makrofag. Pada limfosit T, proses buding terjadi di permukaan sel sehingga partikel virus baru akan langsung keluar ke sirkulasi. Sedangkan pada makrofag, proses buding menyebabkan akumulasi virus di vakuol intrasel yang kemudian dikeluarkan melalui proses eksositosis.
Variabilitas DNA HIV
Salah satu kemampuan virus HIV adalah menghindar dari sistem imunitas tubuh manusia. Kemampuan ini terutama disebabkan oleh variabilitas dari HIV. Variabilitas HIV ini disebabkan oleh tiga proses:
- Enzim reverse transcriptase HIV rentan terhadap kesalahan transkripsi. Diperkirakan terjadi satu kesalahan replikasi per satu genom virus yang dihasilkan.
- Replikasi virus yang sangat cepat dimana dapat dihasilkan 1010 komponen virus per hari pada satu penderita.
- Proses rekombinasi yang terjadi pada dua atau lebih virus dalam satu individu yang sama.
Berdasarkan sekuens dari genom HIV, dapat dibedakan antara jenis virus HIV-1 dengan HIV-2. HIV-1 sendiri dibagi lagi menjadi tiga kelompok besar yaitu M (major), O (outlier), dan N (non-M/non-O). Grup M terbagi lagi menjadi 9 subtipe atau clade yaitu A sampai K yang menyebar di seluruh dunia. Adapun HIV-1 grup O dan N sebagian besar berada di area tertentu yaitu Gabon, Kamerun, dan negara-negara di sekitarnya, dekat dengan habitat dari P.t. troglodytes.
Diantara subtipe A dan F terbagi lagi menjadi 6 subtipe (A1, A2, A3, dan A4, F1 dan F2) yang dapat dibedakan. Kadang-kadang satu individu dapat terinfeksi oleh dua virus yang berbeda subtipe dan menyebabkan pencampuran genom antara virus tersebut menyebabkan virus baru dengan strain yang hibrida. Banyak virus hibrida ini tidak bereplikasi akan tetapi sebagian dapat berpindah dan bereplikasi dan disebut sebagai circulating recombinant form atau CRF. Selain itu adapulan yang disebut unique recombinant form (URF) yaitu virus mosaik yang tidak menyebar dari lokasi aslinya.
Klasifikasi virus HIV ke dalam subtipe, CRF, dan URF merupakan hal yang kompleks. Kenyataan ini masih menjadi subjek penelitian. Data menunjukan bahwa dalam satu subtipe HIV-1 pun dapat terjadi perbedaan sampai 20% dan sampai 38% terutama di tempat-tempat yang memiliki banyak subtipe seperti di Afrika.
HIV-2 sendiri hanya endemik di Afrika Barat namun akhir-akhir ini menyebar ke Eropa (terutama Portugal) dan India. HIV-2 juga dapat dibagi ke dalam beberapa kelompol mayor yang menggambarkan perbedaan asal zoonosis dari virus tersebut.
Patogenesis dan Perjalanan Alamiah Infeksi HIV: Fase Infeksi Akut HIV
Perjalanan infeksi HIV sampai menjadi AIDS merupakan proses keseimbangan antara kemampuan tubuh mengisolasi virus dengan kemampuan virus bertahan terhadap gempuran sistem imunitas dari tubuh inangnya.
HIV tidak dapat bertahan di luar aliran darah atau sistem limfe dan virus HIV dapat dengan mudah diinaktivasi oleh paparan lingkungan luat seperti deterjen atau desinfektan. Oleh sebab itu, proses penularan memerlukan paparan langsung cairan tubuh yang mengandung virus ke dalam tubuh langsung seperti lewat suntikan, abrasi kulit, atau luka.
Pada saat paparan pertama misalnya lewat hubungan seksual, virus HIV masuk biasanya ke mukosa dan mengindeksi sel dendritik dan limfosit yang kemudian menyebarkan virus lewat sistem limpatik. Pada fase awal terjadi replikasi virus yang ekstensif di sistem KGB tersebut. Sel yang terinfeksi terutama makrofag dapat menjadi reservoir yang sulit dieradikasi sehingga memungkinkan infeksi dapat bertahan dan hampir mustahil untuk dimusnahkan secara permanen.

Setelah 10-12 hari setelah infeksi, RNA virus kemudian dapat terdeteksi di dalam darah melalui metode RT-PCR. Kondisi ini menandakan bahwa individu tersebut telah terinfeksi dan mampu untuk menularkan virus ke orang lain. Fase ini adalah fase infeksi akut dan kadar virus dalam darah dapat meningkat secara cepat dan mencapai puncak sebelum terjadi serokonversi yaitu munculnya antibodi terhadap virus HIV dalam darah.
Setelah terjadi viremia, kemudian muncul antibodi terhadap virus. Dalam beberapa minggu, kadar virus dalam darah kemudian akan turun dan bahkan dapat tidak terdeteksi. Sistem imunitas kemudian untuk sementara dapat mengontrol virus walapun tidak sepenuhnya berhasil. Kondisi kontrol pertama ini terutama dimainkan oleh sel T CD8+ sitotoksik, sebelum munculnya antibodi yang bisa menetralisir virus HIV. Kenaikan antibodi ini sampai bisa terdeteksi diperkirakan terjadi 3-5 minggu setelah infeksi dengan rerata waktu 22 hari. Untuk melihat kinetik virus dan antibodi tersebut dapat dilihat pada bagan di bawah ini:

Waktu antara infeksi dengan level antibodi yang dapat dideteksi dalam darah disebut periode jendela atau window period. Dalam keadaan yang jarang, dapat pula ditemukan invidu yang terinfeksi HIV masih menunjukan seronegatif dalam waktu 3 bulan.
Patogenesis dan Perjalanan Alamiah Infeksi HIV: Fase Infeksi Kronik
Dalam waktu beberapa hari sampai minggu setelah terinfeksi, dapat muncul gejala seperti flu yaitu demam, rash makulopapular, ulkus di mulut, limfadenopati, nyeri sendi, faringitis, malaise, berat badan menurun, atau nyeri otot. Gejala ini bervariasi dan ada hubungan bahwa pada individu dengan gejala infeksi akut yang lebih berat akan menyebabkan progresi ke AIDS yang lebih cepat. Gejala akut ini berlangsung dalam waktu antara 7-10 hari dan sangat jarang berlangsung lebih dari 14 hari.
Beberapa minggu setelah munculnya gejala akut, hampir semua individu menajdi tidak bergejala dan masuk ke periode infeksi kronik yang laten. Pada masa ini, replikasi virus tetap terjadi walaupun tidak tinggi dan menyebabkan keadaan inflamasi kronik. Ketidakmampuan imunitas tubuh untuk eradikasi HIV secara penuh adalah karena adanya reservoir serta kemampuan virus memiliki variabilitas yang menyebabkan virus lolos dari kawalan sistem imun. Pada sebagian kecil individu, tubuh dapat terus mengontrol replikasi virus terbatas di sistem limfatik tanpa menyebabkan lumpuhnya sistem imunitas sehingga tidak berkembang menjadi AIDS. Kelompok ini disebut sebagai “elite controllers” dan menjadi subjek penelitian untuk dilihat bagaimana mekanisme tubuh dapat menjadi seperti itu.

Patogenesis dan Perjalanan Alamiah Infeksi HIV: Fase AIDS
Dalam keadaan infeksi kronik yang asimtomatik, secara perlahan limfosit T CD4 menjadi semakin berkurang karena destruksi jaringan limfatik dan aktivasi kronik dari sistem imunitas. Hal ini menyebabkan peningkatan kemampuan virus untuk dapat menyebar ke jaringan sekitarnya sehingga bisa bereplikasi secara ekstensif terutama di lamina propria saluran cerna dan KGB saluran cerna di tengah makin menipisnya jumlah sel limfosit CD4+. Akhirnya, jumlah virus semakin bertambah dan CD4+ semakin menurun dan bila jumlahnya < 200 cells/µl menyebabkan meningkatnya risiko infeksi oportunistik akibat melemahnya sistem imunitas atau disebut pula imunodefisiensi. Kondisi ini, dimana terjadi imunodefisiensi dinamakan AIDS, acquired immune deficiency syndrome .
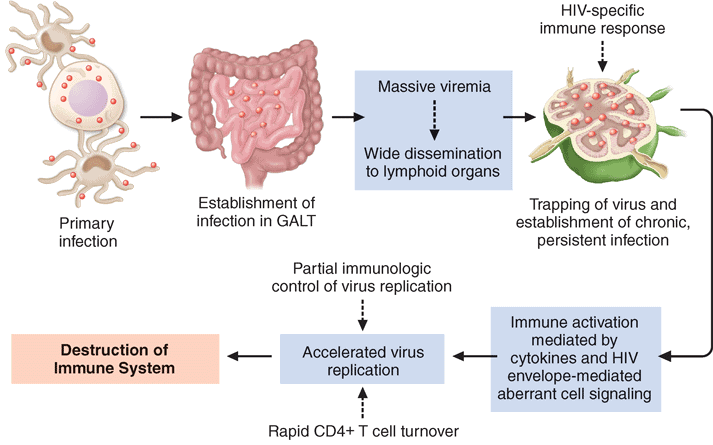
Infeksi oportunistik yang paling sering adalah Mycobacterium tuberculosis, Pneumocystis jirovecii, Candida albicans, Cytomegalovirus, Herpes zoster atau parasit enteropatik seperti Criptosporidium dan spesies Giardia serta Isospora belli. Pada fase ini sering dicirikan dengan pembengkakan KGB multipel, berat badan menurun, demam, dan gejala pernapasan atau gastrointestinal.
Dapat pula terjadi ensefalopati baik karena HIV sendiri atau infeksi oportunistik dan keganasan seperti sarkoma Kaposi dan limfoma. Pada fase ini sel CD4+ terus menurun dan dapat disertai anemia dan limfopenia. Jarak waktu antara mulai terinfeksi sampai fase AIDS jika tanpa terapi diperkirakan 11 tahun namun terdapat variasi antar individu.
Epidemiologi Infeksi HIV dan AIDS
Infeksi HIV merupakan pandemi global dimana kasus AIDS telah dilaporkan dari hampir setiap negara di dunia. Jumlah penderita tahun 2009 diperkirakan mencapai 33 juta orang dengan 95% penderita tinggal di negara berpendapatan menengah ke bawah. Sekitar 50% penderita adalah perempuan dan terdapat 2,5 juta penderita berusia di bawah 15 tahun.
Di tahun 2009 diperkirakan terdapat 2,6 juta kasus baru, menurun dibandingkan puncak epidemi tahun 1997 yang mencapai 3,2 juta kasus baru tiap tahun. Walaupun pelaporan kasus AIDS pertama kali dilaporkan dari negara barat, namun saat ini diketahui bahwa epidemi HIV dimulai dari Afrika bagian Sub-Sahara. Wilayah tersebut adalah tempat yang paling terpukul oleh epidemi HIV dimana diperkirakan 2/3 total penderita (22,5 juta orang) tinggal di daerah tersebut.
Di Asia, Asia Tenggara memiliki prevalensi HIV tertinggi namun hanya Thailand yang memiliki prevalensi penderita HIV >1% pada populasi dewasa. Walaupun prevalensinya cukup rendah, namun dikarenakan jumlah populasi yang besar, maka secara jumlah absolut, terdapat populasi penderita HIV yang cukup besar di Asia Timur, Tenggara, dan Selatan (sekitar 4,4 juta penderita). Di bwah ini adalah gambaran sebaran epidemi HIV di dunia (data tahun 2009).

Transmisi atau Penularan Infeksi HIV
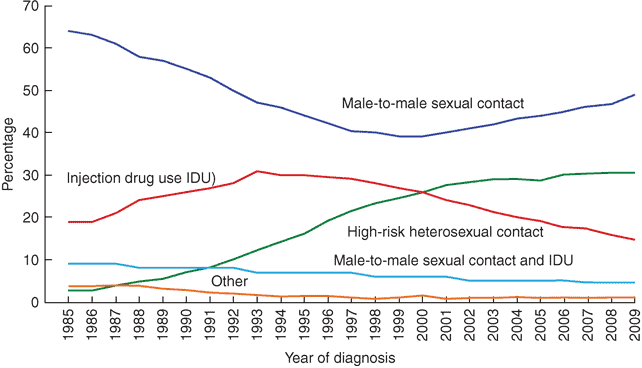
HIV ditularkan terutama melalui kontak dengan cariran tubuh. Yang dimaksud dengan paparan adalah cairan tubuh yaitu darah, ludah dengan bercak darah, ASI, sekret genitalia, cairan serebrospinal, cairam amnion, peritoneal, sinovial, perikardial, dan cairan pleura. Cairan tubuh yang tidak berisiko infeksius seperti air mata, air ludah yang tanpa bercak darah, urin, dan keringat. Tempat yang terpapar adalah mukosa seperti hubungan seksual, percikan ke mata, hidung, kavitas oral, serta parenteral. Adapun pola penularan di Amerika Serikat tahun 2009 adalah sebagai berikut:

Pola tersebut sebenarnya mengalami perubahan sepanjang waktu. Terdapat peningkatan trend penuularan HIV pada hubungan heteroseksual seperti pada bagan di bawah ini:
Manifestasi Klinis Infeksi HIV
Manifestasi klinis atau gejala dari infeksi HIV beragam mulai kondisi sindrom infeksi akut, infeksi kronik laten yang tak bergejala, sampai kondisi imundefisiensi lanjut. Sindrom infeksi akut ini terjadi pda 50-70% individu dan berlangsung sekitar 3-6 minggu setelah paparan terhadap virus. Muncuknya sindrom akut ini bersamaan dengan viremia yang berlangsung massif pada pasien. Gejalanya adalah sebagai berikut:
Gejala umum
- Demam
- Faringitis (sakit tenggorokan)
- Limfadenopati
- Nyeri kepala/retroorbita
- Atralgia/mialgia
- Letargi/malaise
- Anoreksis/berat badan menurun
- Mual, muntah, diare
Neurologis
- Meningitis
- Ensefelitis
- Neuropati perifer
- Mielopati
Dermatologis
- Rash makulopapular eritematosa
- Ulkus mukokutan
Periode akut ini kemudian diikuti dengan periode laten asimtomatik. Jangka waktu periode ini beragam dengan waktu median 10 tahun pada penderita yang tidak diobati. Semakin besar jumlah virus atau viremia yang yang terjadi, maka semakin singkat masa periode laten ini. Setelah periode laten, maka kemudian masuk ke AIDS. Adapun WHO membagi tahap klinis infeksi HIV menjadi 4 stadium yaitu:
- Stadium 1 pasien tidak bergejala atau mempunyai limfadenopati persisten generalisata (setidaknya dua tempat dan bertahan lebih dari 6 bulan)
- Stadium 2 pasien stadium awal infeksi namun menunjukan gejala klinis. Adapun gejala klinis yang masuk ke stadium 2 adalah penurunan berat badan kurang dari 10% dan gejala saluran napas atas yang berulang serta penyakit kulit termasuk flare dari herpes zoster, cheilitis angular, ulkus oral berulang, erupsi papular pruritik, dermatitis seboroik, dan infeksi jamur di kuku
- Stadium 3, terdapat gejala atau manifestasi tambahan yaitu penurunan berat badan >10%, diare memanjang (lebih dari 1 bulan), TB paru, infeksi bakteri sistemik termasuk pneumonia, pyelonefritis, empiema, piomiositis, meningitis, infeksi tulang dan sendi, dan bakteremia. Kondisi mukokutan seperti kandidiasis oral, oral hairy leukoplakia, dan stomatitis ulseratif nekrotikans.
- Stadium 4 meliputi pasien dengan gejala berat yaotu AIDS-defining illness seperti HIV-wasting syndrome, PCP, pneumonia berat berulang, TB ekstraparu, ensefalopati HIV, toksoplasmosis serebral, infeksi herpes simpleks kronik (>1 bulan), esofagitis kandida, dan sakoma Kaposi. Kondisi infeksi lain yaitu CMV selain infeksi hati, limpa, atau getah bening, cryptococcosis ekstraparu, mikosis endemik diseminata, cryptosporodiosis, isosporiasis, infeksi mycobacteria non-TB diseminata, infeksi kandidiasis invasif, fistula rektal, limfoma non-Hodgkin, progressive multifocal leukoencephalopathy (PML), dan HIV-associated cardiomyopathy atau nephropathy.
Diagnosis Infeksi HIV
Saat ini diagnosis HIV dilakukan dengan melakukan pemeriksaan rapid diagnostic test atau RDT. Pada prinsipnya pemeriksaan RDT dilakukan baik pada keadaan dimana ada kecurigaan HIV atau setelah hasil konseling pada kelompok berisiko tinggi. Pada dasarnya pemeriksaan tes HIV harus atas dasar persetujuan pasien, mengedepankan kerahasiaan pasien, dilakukan konseling pra pemeriksaan, dilakukan dengan metode yang akurat, serta dilakukan tindak lanjut atau follow setelah mendapat hasil dari RDT.
Saat ini, jika ada individu yang datang dengan membawa hasil RDT yang reaktif, maka sebelum dilakukan pemberian terapi, terlebih dahulu harus dilakukan pemeriksaan ulang diagnosis ulang. Akan tetapi, tes ulang HIV pada penderita yang sudah menerima obat ARV tidak perlu dilakukan.
Adapun pada kondisi tertentu, permintaan pemeriksaan HIV dapat dilakukan atas permintaan petugas kesehatan. Kondisi ini seperti
- Pada keadaan tempat dengan epidemi HIV umum
- Semua pasien dan semua layanan termasuk layanan penyakit menular seksual, hepatitis viral, tuberkulosis, anak di bawah usia 5 tahun, imunisasi, malnutrisi, dan layanan antenatal
- Epidemi yang terkonsentrasi
- Dilakukan pada pasien dengan kondisi klinis yang mengarahkan kepada ciri infeksi HIV, termasuk kasus TB
- Pada semua keadaan, tidak tergantung ada tidaknya epidemi
- Kondisi malnutrisi, penyakit menular seksual, hepatitis, TB, layanan antenatal, dan populasi kunci
- Untuk TB, dilakukan pemeriksaan pada penderita atau curiga infeksi TB, memiliki pasangan dengan HIV positif, sebelumnya dilakukan terlebih dahulu konseling untuk pemeriksaan HIV secara sukarela
Metode Diagnosis Infeksi HIV
- Di tempat prevalensi tinggi
- Di daerah dimana terdapat prevalensi >5%, maka diagnosis positif HIV dilakukan dengan menggunakan dua tes sekuensial
- Jika terdapat dikrepansi hasil dimana satu assay reaktif sedangkan assay yang kedua non reaktif dan assay yang ketiga reaktif, maka hasilnya inkonklusif dan tes harus diulang 14 hari kemudian
- Jika terdapat dikrepansi hasil dimana assay 1 reaktif, assay 2 non reaktif, dan assay 3 non reaktif, maka hasil tesnya adalah negatif.
- Di daerah dimana terdapat prevalensi >5%, maka diagnosis positif HIV dilakukan dengan menggunakan dua tes sekuensial
- Di tempat dengan prevalensi rendah
- Di tempat dengan prevalensi kurang dari 5%, maka tes dilakukan dengan menggunakan tiga tes secara sekuensial
- Jika assay 1 hasilnya reaktif dan assay 2 hasilnya non reaktif, maka hasil akhirnya adalah HIV negatif. Namun, jika assay 1 yang digunakan adalah assay generasi keempat (antibodi/antigen (Ab/Ag)) dan assay 2 hanya Ab saja, hasilnya adalah inkonklusif dan harus dicek ulang 14 hari kemudian
- Jika assay 1 reaktif, assay 2 reaktif, dan assay 3 non reaktif, maka hasilnya inkonklusif sehingga harus diperiksa ulang 14 hari kemudian.
- Di tempat dengan prevalensi kurang dari 5%, maka tes dilakukan dengan menggunakan tiga tes secara sekuensial
- Di semua seting
- Tes HIV dapat menggunakan kombinasi RDT atau kombinasi RDT/enzyme immunoassay (EIA)/suplemental assay dari pada EIA/Western blot.
Cara Transmisi atau Penularan Infeksi HIV dan Profilaksis Pasca Paparan
Pemberian obat profilaksis pasca paparan diberikan sedini mungkin untuk individu yang terpapar risiko transmisi HIV, sebaiknya dalam 72 jam pertama. Yang dimaksud dengan paparan adalah cairan tubuh yaitu darah, ludah dengan bercak darah, ASI, sekret genitalia, cairan serebrospinal, cairam amnion, peritoneal, sinovial, perikardial, dan cairan pleura.
Tempat yang terpapar adalah mukosa seperti hubungan seksual, percikan ke mata, hidung, kavitas oral, serta parenteral. Paparan yang tidak perlu profilaksis adalah:
- Individu yang terpapar sudah HIV positif
- Sumber paparan ternyata HIV negatif
- Cairan tubuh yang tidak berisiko infeksius seperti air mata, air ludah yang tanpa bercak darah, urin, dan keringat
Adapun pengaturan regimen untuk profilaksis adalah sebagai berikut:
- Regimen yang diberikan berupa dua macam ARV cukup efektif, namun disarankan kombiansi 3 obat
- Untuk dewasa dan remaja
- TDF + 3 TC (atau FTC) direkomendasikan sebagai regimen utama
- LPV/r atau ATV/r direkomendasikan sebagai obat ketiga. Jika tersedia, RAL, DRV/r, atau EFV dapat digunakan sebagai terapi alternatif
- Adapun pemberian profilaksis adalah selama 28 hari
Jenis ARV atau HAART
Untuk jenis-jenis ARV dan HAART, dapat dilihat di artikel: Highly Active Antiretroviral Therapy (HAART): Regimen Terapi Infeksi HIV, atau dapat disimak di gambar di bawah ini:

Inisiasi ARV untuk Pengobatan Infeksi HIV
Inisiasi atau dimulainya pemberian ARV kebanyakan bukanlah hal yang emergensi. Saat ini mulainya pemberian ARV adalah sesegera mungkin tanpa perlu menunggu munculnya AIDS atau batasan nilai CD4+ berapapun. Namun inisiasi diprioritaskan pada penderita dengan gejala imudefisiensi yang berat (stadium klinis WHO 3 atau 4) atau CD4 ≤350 sel/mm3.
Hal yang harus diperhatikan adalah pada saat bulan pertama awal-awal pemberian ARV. Pada saat ini memang diharapkan terjadi pebaikan status imunologis dan supresi dari HIV. Tetapi, pada saat tersebut juga dapat muncul gejala infeksi oportunistik sebagai bagian dari immune reconstitution inflammatory syndrome (IRIS). Efek samping obat juga kebanyakan muncul pada periode ini sampai tiga bulan pertama seperti reaksi hipersensitivitas.
Secara keseluruhan, pemberian ARV dapat menurunkan angka kematian secara signifikan. Walaupun demikian, tingkat kematian juga tertinggi pada tiga bulan pertama pemberian ARV sehingga memerlukan perhatian dan observasi yang lebih seksama. Komplikasi sering muncul terutama pada pasien dengan:
- Sudah memasuki gejala lanjut dari HIV dengan imunidefieisensi yang berat
- Koinfeksi atau komorbiditas (disertai dengan penyakit lainnya)
- Kadar hemoglobin yang rendah
- Indeks massa tubuh rendah atau malnutrisi
- CD4 sangat rendah
Perlu diperhatikan pula bahwa kepatuhan minum obat yang rendah pada periode ini juga berkaitan dengan risiko kegagalan terapi dan perkembangan yang cepat terjadinya resistensi virus terhadap ARV.
Inisiasi ARV pada Wanita Hamil dan Menyusui dengan HIV Positif
Pada dasarnya, pemberian ARV harus dimulai pada semua wanita hamil dan menyusui yang terinfeksi HIV. Hal tersebut tidak melihat mengenai stadium klinis dan jumlah CD4. Terapi kemudian diteruskan untuk seumur hidup.
Inisiasi ARV pada Penderita Dewasa HIV Positif dengan Infeksi Tuberkulosis (TB)
- Mulainya pemberian ARV diberikan tidak memandang jumlah CD4
- Terapi TB dimulai pertama, diikuti ARV sesegera mungkin dalam 8 minggu pertama setelah dimulainya terapi TB
- Penderita dengan defisiensi imun yang berat, yaitu CD4 <50 sel/mm3, maka pemberian ARV dimulai dalam dua minggu setelah inisiasi terapi TB
HAART Lini Pertama untuk Infeksi HIV pada Dewasa
- Terapi lini pertama pada dewasa terdiri atas dua nucleoside reverse-transcriptase
inhibitor (NRTI) ditambah dengan satu non-nucleoside reverse-transcriptase inhibitor (NNRTI) atau satu integrase inhibitor (INSTI). - Kombinasi yang disarankan adalah tenofovir (TDF) + lamivudin (3TC) atau emtricitabine (FTC) yang biasanya dikemas dalam bentuk fixed-dose combination (FDC)
- Jika terdapat kontraindikasi atau TDF + 3TC (atau FTC) + EFV tidak tersedia, maka pilihan laternatifnya adalah:
- Zidovudin (AZT) + 3TC + evafirenz (EFV)
- AZT + 3TC + nevirapin (NVP)
- TDF + 3TC (atau FTC) + NVP
- Pilihan lain adalah TDF + 3TC (atau FTC) + dolutegravir (DTG) atau TDF + 3TC (atau FTC) + EFV 400 mg/hari
- Disarankan untuk menghentikan pemberian stavudine (d4t) sebagai obat lini pertama karena efek samping yang cukup berat.
- Terapi untuk wanita hamil dan menyusui, pilihan utamanya adalah TDF + 3TC (atau FTC) + EFV. Pilihan alternatif
- AZT + 3TC + EFV (atau NVP)
- TDF + 3TC (atau FTC) + NVP
- Dosis obat
- TDF 1 x 300 mg/hari
- 3TC 1 x 300 mg/hari bisa 2 x 150 mg per hari
- AZT 2 x 300 mg per hari
- FTC 1 x 200 mg/hari
- EFV 1 x 400 atau 600 mg/hari
- NVP 1 x 200 mg 14 hari pertama dilanjutkan 2 x 200 mg
- Untuk penyesuaian dosis dan efek samping dapat dilihat pada artikel ini.
Monitoring Keberhasilan Terapi dan Diagnosis Kegagalan Terapi ARV
Penilaian klinis digabungkan dengan pemeriksaan dan monitoring memegang peranan penting dalam mengawal pasien untuk menempuh terapinya. Beberapa pemeriksaan yang disarankan untuk dipakai adalah sebagai berikut:
- Saat diagnosis
- Direkomedasikan
- Tes diagnostik untuk pasien dewasa atau remaja
- Hitung CD4
- Gejala TB (toraks)
- Jika memungkinkan
- HBsAg
- Anti-HCV
- Antigen Cryptococcus jika CD4 <100 sel/mm3
- Screening untuk penyakit penyakit menular seksual (misal VDRL, TPHA)
- Tes kehamilan
- Penilaian penyakit tidak menular atau penyakit kronis untuk melihat adanya komorbid
- Direkomedasikan
- Follow up sebelum ARV
- CD4 setiap 6-12 bulan jika terdapat keadaan dimana terpaksa ditunda inisiasi ARV
- Inisiasi ARV
- Jika memungkinkan
- Tes Hb jika menggunakan AZT
- Tes kehamilan
- Tekanan darah
- Kreatinin serum dan eGFR bila memakai TDF
- ALT untuk NVP
- Baseline CD4
- Jika memungkinkan
- Menerima terapi ARV
- Direkomendasikan
- Viral load HIV pada bulan ke-6 dan 12 setelah memulai ARV dan setiap 12 bulan setelahnya
- CD4 setiap 6 bulan sampai pasien stabil dengan ARV
- Jika memungkinkan
- Kreatinin serum dan eGFR pada pemberian TDF
- Tes kehamilan terutama wanita usia subur yang tidak menerima program keluarga berencana serta menggunakan DTG atau EFV dosis rendah
- Direkomendasikan
- Kecurigaan kegagalan terapi
- Viral failure didefinisikan sebagai viral load terdeteksi secara persisten >1000 salinan/mL (dua kali pemeriksaan viral load berturut-turut dalam interval 3 bulan dengan catatan patuh minum obat) setelah setidaknya 6 bulan menerima terapi ARV
- Kegagalan imunologis diartikan CD4 ≤250 sel/mm3 dengan gejala klinis atau secara persisten <100 sel/mm3 tanpa adanya infeksi lain yang dapat menyebabkan penurunan CD4
- Kegagalan klinis adalah kondisi klinis baru atau berulangnya infeksi oportunsitik yang menandakan adanya imunodefisiensi berat setelah 6 bulan terapi ARV. Bedakan dengan IRIS, yang muncul tidak lama setelah dimulai terapi (dalam 3 bulan).
- Rekomendasi
- Kreatinin serum dan eGFR pada pemberian TDF
- Tes kehamilan terutama wanita usia subur yang tidak menerima program keluarga berencana serta menggunakan DTG atau EFV dosis rendah
- Disarankan
- HBsAg, karena bila hepatitis B kronis, maka TDF harus tetap diberikan dikombinasikan dengan ARV lini kedua atau ketiga
- Jika HBsAg negatif, lakukan vaksinasi
Regimen HAART Lini Kedua
| Populasi | Regimen lini pertama saat gagal terapi | Lini kedua yang disarankan | Alternatif lini kedua |
|---|---|---|---|
| Dewasa dan remaja | 2 NRTI + EFV (atau NVP) | 2 NRTI + atazanavir (ATV)/r atau lopinavir (LPV)/r | 2 NRTI + darunavir (DRV)/r |
| 2 NRTI + DTG | |||
| Hamil atau menyusui | 2 NRTI + EFV (atau NVP) | 2 NRTI + atazanavir (ATV)/r atau lopinavir (LPV)/r | 2 NRTI + darunavir (DRV)/r |
- ARV lini kedua pada dewasa terdiri dari 2 NRTI plus ritonavir-boosted protease inhibitor (PI)
- Sekuens lini kedua dari NRTI lini kedua adalah sebagai berikut
- Setelah gagal lini pertama dengan TDF + 3TC (atau FTC), maka pada lini kedua, NRTI yang digunakan adalah AZT + 3TC
- Jika pada lini pertama gagal dengan AZT atau d4T + 3TC, maka pada lini kedua NRTI yang digunakan adalah TDF + 3TC (atau FTC)
- PI yang disarankan untuk lini kedua adalah ATV/r atau LPV/r. Alternatifnya adalah DRV/r
- Alternatif lini kedua lainnya adalah raltegravir (RAL) plus LPV/r
ARV Lini Ketiga
- Lini ketiga ARV diformulasikan sesuai kesesuai di masing-masing wilayah/negara
- ARV lini ketiga harus termasuk obat baru dengan risiko resistensi silang minimal dengan obat-obatan yang dipakai sebelumnya seperti INSTI atau generasi kedua NNRTI dan PI
- Jika setelah gagal lini kedua dan tidak tersedia obat lini ketiga, maka ARV yang terakhir dipakai terus digunakan selama dapat ditoleransi.
Vaksinasi pada Penderita Infeksi HIV Dewasa
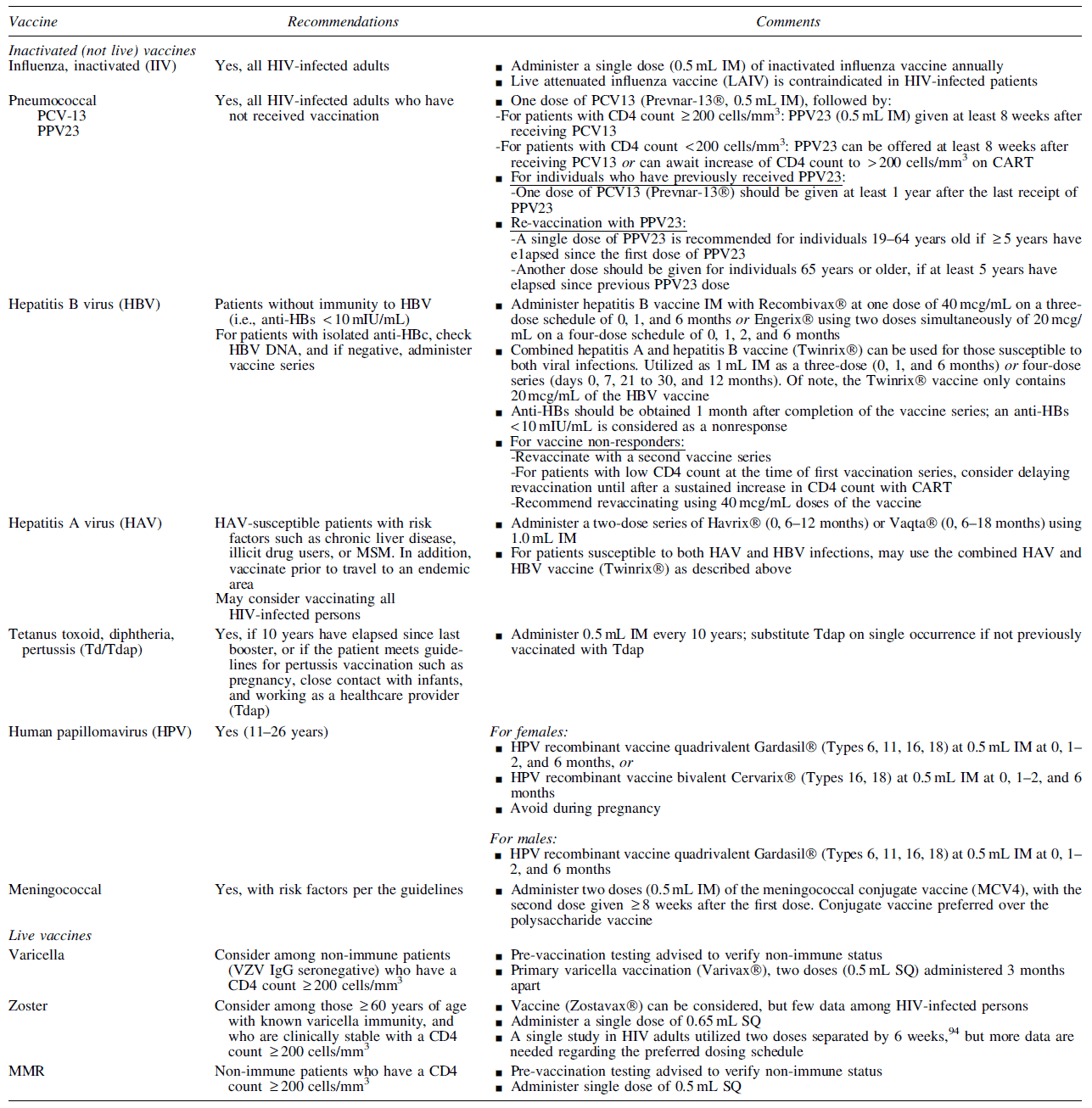
Vaksinasi penting pada penderita HIV. Namun, ada beberapa hal tertentu yang harus diperhatikan. Kita tahu bahwa vaksinasi dapat berbahaya pada penderita HIV dengan imunodefisiensi berat dan tidak efektif karena pasien HIV tidak dapat memberi respon imun yang cukup. Beberapa vaksinasi yang harus diperhatikan adalah sebagai berikut:
Penanganan Infeksi Oportunistik
Infeksi oportunistik menjadi pemberat utama dalam kasus HIV/AIDS. Berikut ini adalah beberapa artikel yang membahas penanganan beberapa infeksi oportunistik pada HIV:
Kesimpulan
Walaupun infeksi HIV saat ini sudah dapat dikendalikan, akan tetapi penyebarannya harus dicegah sedapat mungkin. Masih banyak ditemukan penderita yang baru datang dengan keadaan imunodefisiensi berat. Stigma masyarakat juga tidak menolong malah turut memperunyam keadaan. Banyak yang takut berobat dan sembunyi-sembunyi memeriksakan diri. Hal ini tentu dapat memperlambat waktu diagnosis penderita.
Sumber
- Crum-Cianflone NF, Wallace MR. Vaccination in HIV-Infected Adults. AIDS Patient Care STDS. 2014 Aug;28(8):397–410.
- Fanales-Belasio E, Raimondo M, Suligoi B, Buttò S. HIV virology and pathogenetic mechanisms of infection: a brief overview. Ann Ist Super Sanita. 2010;46(1):5–14.
- Gallo RC, Montagnier L. The Discovery of HIV as the Cause of AIDS. N Engl J Med. 2003;349(24):2283–5.
- World Health Organization. Consolidated guidelines on the use of antiretroviral drugs for treating and preventing HIV infection: Recommendations for a public health approach. 2nd ed. Geneva: WHO; 2016.

Seorang dokter, saat ini sedang menjalani pendidikan dokter spesialis penyakit dalam FKUI. Peminat berbagai topik sejarah dan astronomi.