Saat ini resistensi kuman terhadap antibiotika menjadi masalah yang semakin serius dalam penanganan kasus infeksi. Semakin hari jumlah kasusnya semakin bertambah. Salah satu jenis atau golongan kuman resisten yang sering kali muncul adalah kuman yang memproduksi enzim extended spectrum beta-lactamase (ESBL). Apa itu ESBL dan bagaimana penanganannya?
Daftar Isi
Definisi ESBL
ESBL atau extended spectrum beta-lactamse merupakan enzim yang diproduksi bakteri yang dapat mendegradasi antibiotika β-laktam dengan spektrum yang luas (extended spectrum) seperti sefalosporin generasi ketiga. Secara teknis, definisi ESBL adalah beta laktamase yang mampu menghidrolisis satu atau lebih oxyimino-beta-lactam, seperti cefotaxime, ceftazidime, dan aztreonam dengan kecepatan sekitar >10% dibandingkan dengan benzylpenicillin. Sebelum ditemukannya EBL, terdapat pula beta laktamase klasik yang tidak mampu menghidrolisis antibiotika dengan oxyimino-beta-lactam.

Adapun pada laboratorium klinik, bakteri gram negatif disebut mampu memproduksi ESBL jika: (i) berkurangnya kemampuan hambatan pada satu atau lebih antibiotika berikut: ceftazidime, cefotaxime, ceftriaxone, cefpodoxime, dan aztreonam; serta (ii) peningkatan potensiasi aktivitas antibiotika tadi jika ditambahkan asam klavulanat.
Kita ketahui bahwa antibiotika dengan spektrum luas ini penting karena banyak digunakan dalam penanganan infeksi yang umum terjadi seperti pneumonia, infeksi saluran kemih (ISK), serta infeksi yang mengancam nyawa seperti bloodstream infections (BSI). Selain itu, antibiotika beta laktam juga dipakai untuk profilaksis infeksi pada berbagai prosedur bedah.
Sebenarnya ESBL sendiri terdiri dari banyak kelompok enzim. Walaupun belum ada definisi yang pasti akan ESBL ini, untuk pengelompokan terdapat tiga kelompok utama, yaitu: ESBLA, ESBLM, dan ESBLCARBA.
- Kelompok ESBLA memiliki anggota salah satunya yang paling sering ditemukan enzim CTX-M, SHV, dan TEM. Ketiga enzim ini dapat ditransfer secara horizontal dan didegradasi oleh asam klavulanat.
- ESBLM merupakan kelompok campuran (miscellaneous) dimana AmpC merupakan enzim yang paling sering ditemukan pada kelompok ini
- ESBLCARBA merupakan kelompok enzim yang memiliki aktivitas karbapenemase seperti metallo β-laktamase dan KPC.
CTX-M pertama kali ditemukan pada dekade 1980-an dan sejak 1995 telah menyebar ke selurun benua dengan kasus yang semakin bertambah. Gen yang memproduksi CTX-M adalah gen blaCTX-M yang terbagi menjadi lima filogrup: CTX-M-1, CTX-M-2, CTX-M-8, CTX-M-9, dan CTX-M23. Gen blaCTX-M-15 masuk ke filogrup CTX-M-1 dan merupakan gen yang paling dominan ditemukan secara global.
Bakteri yang paling berasosiasi dengan ESBL ini adalah Enterobacteriaceae dimana E. coli dan K. pneumoniae merupakan yang paling penting dalam hubungannya dengan penyakit pada manusia. Enterobacteriaceae menimbulkan infeksi pada sistem saraf pusat, saluran napas bawah, bloodstream, saluran cerna, dan saluran kemih.
E. coli adalah bakteri utama penyebab infeksi saluran kemih. Pada infeksi ini, wanita lebih banyak terkena karena faktor anatomis. Adapun K. pneumoniae dapat menyebabkan pneumonia terutama pada individu immunocompromised serta BSI. K. pneumoniae juga bakteri penyebab ISK kedua terbanyak setelah E. coli.
Salah satu aspek penting dari K. pneumonae adalah peranannya pada infeksi nosokomia. Kuman ini lebih banyak menyebabkan ditemukan pada kasus infeksi nosokomial dibandingkan infeksi di komunitas.
Epidemiologi
Walaupun awalnya ESBL terutama menyebabkan masalah di seting nosokomial, tetapi jumlah bakteri yang membawa gen ESBL juga bertambah. Selain itu, kejadian dideteksinya ESBL di seting nosokomial juga semakin bertambah. ESBL-producing Enterobacteriaceae (EPE) seringkali menunjukan resistensi terhadap banyak obat seperti pada kelomok fluorokuinolon, aminoglikosidam, dan trimetoprim sehingga sangat membatasi pilihan terapi yang bisa digunakan sehingga meningkatkan morbiditas dan mortalitas.
Beban lain yang disebabkan oleh ESBL adalah peningkatan penggunaan fasilitas kesehatan karena lama rawat yang meningkat. Pada kasus BSI akibat E. coli saja di Eropa diperkirakan menyebabkan >2700 kematian tambahan dan EUR. 18,1 juta biaya perawatan yang didapat dari >120.000 hari lama rawat di rumah sakit. Tentu hal ini memperlihatkan bahwa ESBL adalah masalah kesehatan yang serius.
Epidemiologi Gen CTX-M
Seperti disebutkan sebelumnya, dari kelompok ESBL, enzim CTX-M merupakan enzim yang paling banyak ditemukan secara global. Enzim ini secara global mendominasi dan terutama dibawa oleh genotip blaCTX-M-15. Di Swedia, E. coli yang memproduksi ESBL 50 – 60% memiliki genotip blaCTX-M-15 diikuti oleh blaCTX-M-14 sebanyak 10 – 15%. Begitu pula di negara Skandinavia lain, blaCTX-M-15 cukup mendominasi.
Dominasi ini juga sebagian besar terlihat di belahan benua lain walaupun terdapat sedikit bervariasi dimana blaCTX-M-14 lebih besar proporsinya dari apda blaCTX-M-15 seperti di Spanyol dan China sedangkan di Jepang ditemukan dominasi dari filogrup CTX-M-9.
Penyebaran ESBL
Nah, bagaimana penyebaran gen ESBL ini? ESBL ini bisa muncul baik secara klonal maupun melalui transfer gen secara horizontal. Pada metode transfer gen ini diperantarai oleh gen yang terdapat pada plasmid. Penyebaran plasmid ini bisa terjadi sesama jenis bakteri namun juga bisa terjadi diantara spesies bakteri yang berbeda.
Flora usus merupakan tempat reservoir ideal untuk gen resistensi terhadap antibiotika. Di tempat tersebut, bakteri dengan jumlah massa sampai 2 kg saling berinteraksi seringkali tidak menyebabkan penyakit. Ketika seseorang tiap kali menggunakan antibiotika, maka terjadi seleksi yang menguntungkan bagi bakteri yang membawa gen resisten. Hal ini semakin mempertinggi kemungkinan gen yang penting untuk bertahan dalam kondisi di atas menyebar dimana salah satunya adalah plasmid yang membawa gen resistensi.
Proses seleksi ini terjadi secara akumulatif sehingga dalam satu palsmid sering didapatkan lebih dari satu gen yang membawa sifat resisten. Oleh sebab itu, tidaklah mengherankan jika bakteri ESBL seringkali resisten terhadap beberapa jenis antibiotika.
Penyebaran ESBL secara Ekspansi Klonal
Ekspansi klonal merujuk pada galur sel bakteri tertentu yang berkembang biak dan berdiseminasi di komunitas sehingga menyebabkan wabah/outbreak. Untuk menghentikan wabah yang disebabkan oleh ekspansi klonal sangat penting untuk melakukan deteksi ekspansi klonal tersebut.
Diseminasi Horizontal
Plasmid sangat berperan dalam penyebaran ESBL secara horizontal. Plasmid adalah DNA ekstra-kromosomal (DNA di luar kromosom) dengan strand ganda yang bereplikasi secara independen dari kromosom bakteri tempat plasmid tersebut berada.
Plasmid sangat bervariasi dan genom dari plasmid sering kali tersebar dalam kelompok komunitas bakteri. Plasmid ini memiliki komponen genetik mobil yang dapat berpindah baik antara sesama plasmid maupun antara plasmid dengan kromosom sebaliknya. Komponen genetik mobil ini misalnya elemen IS, transposon, integron, dan insertion sequence common regions (ISCR). ISCR ini yang sering berkaitan dengan gen ESBL.
Plasmid membentuk cara untuk mempertahankan diri di dalam sel. Salah satunya adalah sistem toksin-antitoksin yang bekerja dengan mengeliminasi sel yang dikarenakan proses pembelahan sel kehilangan plasmid tersebut. Di bawah ini adalah skema konjugasi sel yang merupakan rute umum diseminasi dari plasmid.

Plasmid dapat diklasifikasikan berdasarkan kelompok inkompatibilitas (Inc). Maksudnya adalah berdasarkan prinsip dimana plasmid dengan replicon yang sama tidak bisa berpropagasi secara stabil di dalam sel yang sama. Penjelasan dari fenomena ini adalah bahwa plasmid yang serupa akan berkompetisi akan mekanisme seluler yang sama misalnya menggunakan kontrol fungsi replikasi yang sama.
Replicon merupakan bagian plasmid yang sangat terkonservasi. Bagian plasmid ini terdiri dari gen-gen yang mengkodekan inisiasi replikasi, kontrol, jumlah salinan, dan aspek lain dari propagasi plasmid. Sekarang ini, pengelompokan plasmid berdasarkan inkompatibilitas digantikan dengan replicon typing yang lebih sederhana jika dipakai dalam penelitian dan juga dapat memungkinkan dimasukannya sistem subdivisi pada beberapa kelompok Inc.
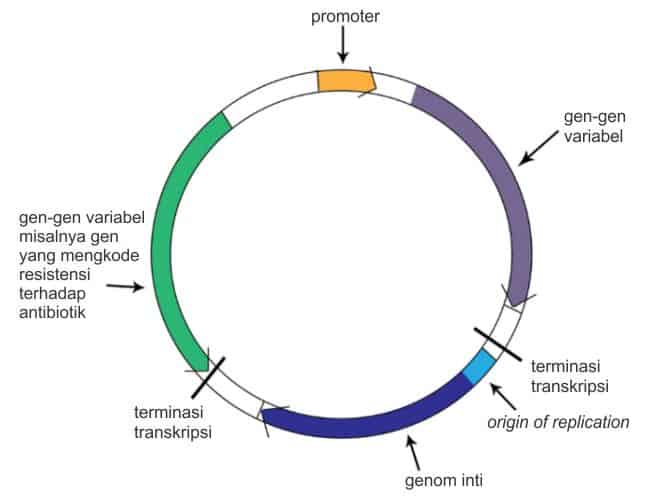
Contoh dari subdivisi dari Inc berdasarkan replicon typing adalah adalah plasmid IncF1 yang memiliki subdivisi repFIA, FIB, dan FIC. rep FIA dan FIB merupakan plasmid yang sering terdapat gen ESBL di dalamnya.
Variasi jenis plasmid yang dimiliki sebuah sel bakteri ditentukan oleh tipe Inc dari plasmid yang ada. Plasmid IncF umumnya tersebar pada jenis inang yang sempit dan dengan sedikit jumlah salinan plasmid untuk tiap sel bakteri. Plasmid IncF ini merupakan tipe Inc yang paling berkaitan dengan ESBL CTX-M. Adapun plasmid IncA/C ditemukan pada berbagai jenis spesies bakteri. Plasmid IncA/C ini sering berasosiasi dengan ESBLM dan ESBLCARBA. Beberapa jenis plasmid merupakan plasmid pembawa resistensi antibiotika endemik pada Enterobacteriaceae. Termasuk pada plasmid endemik ini adalah IncF, IncA/C, IncL/M, IncN, dan IncI.
Dari data yang ada di GenBank, plasmid E. coli yang diketahui memiliki gen blaCTX-M adalah IncF, IncN, IncN2, IncI1, IncHI2, IncL/M, IncA/C, IncK, IncX4, IncU, dan RCR.
Epidemiologi ESBL-producing Enterobacteriaceae (EPE)
ESBL-producing Enterobacteriaceae (EPE) angka penemuannya semakin meningkat tahun demi tahun. Misalnya di Swedia, penemuannya meningkat dari 2099 tahun 2007 menjadi 8131 kasus tahun 2013. Di Eropa, prevalensi bakteri resisten terhadap sefalosporin spektrum luas bervariasi antarnegara. Secara garis besar lebih sedikit di Eropa Utara dan lebih sering ditemukan di Eropa Timur dan Selatan. Laporan tahunan mengenai bakteri resisten di Eropa dapat dilihat di laman ECDC, http://ecdc.europa.eu/.

Di belahan dunia lain, survailans SENTRY di Amerika Serikat mendapatkan tingkat resistensi terhdap sefalosporin dan/atau aztreonam pada infeksi Enterobacteriaceae invasif adalah sebesar 6,4%. Di Kanada, ditemukan organisme E. coli yang memproduksi ESBL adalah sebanyak 5%.
Di Asia, tingkat ESBL ini cukup mengkhawatirkan. Thailand melaporkan bakeri pembawa ESBL sebanyak sampai 52% pada subjek sehat. Di India, laporan rumah sakit juga menyebutkan dari isolat pasien dengan abses, ISK, BSI, dan sebagainya prevalensi E. coli yang menghasilkan ESBL dapat mencapai 69%. Sepertinya prevalensi sebaran ESBL lebih besar di negara berkembang dibandingkan dengan negara maju.

Salah satu faktor yang berkontribusi pada tingkat besarnya prevalensi bakteri resistensi adalah penggunaan antibiotika. Di negara Skandinavia memiliki kebijakan penggunaan antibiotika yang ketat. Walaupun dengen kebijakan ketat pun, angka kejadian bakteri resistensi masih meningkat dari waktu ke waktu. Faktor-faktor yang mempengaruhi resitensi ini selain penggunaan antibiotika adalah iklim, status ekonomi, kondisi rumah tangga, dan kepadatan penduduk. Saat ini juga penggunaan antibiotika di luar medis seperti pada peternakan, perikanan, irigasi, dan sebagainya juga turut mempercepat penyebaran ESBL di seluruh dunia.
Mekanisme Resistensi ESBL
Telah disebutkan sebelumnya, beta laktamase adalah enzim yang menginkativasi antibiotika golongan beta laktam dengan reaksi hidrolisis molekul yang memiliki cincin beta laktam.
Cincin Beta Laktam dan Sintesis Dinding Sel Bakteri
Cincin beta laktam adalah struktur penting dari antibiotika golongan beta laktam. Dengan adanya cincin tersebut, antibiotika dapat menghambat pertumbuhan dari bakteri dengan mengganggu pembentukan dinding sel bakteri.

Antibiotika dengan cincin beta laktam ini akan mengalkilasi situs aktif serin pada enzim penting dalam proses pembentukan dinding bakteri yaitu penicillin-binding protein (PBP). PBP ini berperan pada tahap akhir pembentukan dinding bakter yaitu mengkatalisasi reaksi pembentukan cross-linking rantai peptida yang nanti akan membentuk peptidogilakn. Kegagalan reaksi ini akan mencegah pembentukan dinding sel dan akhirnya bakteri akan mati.
Kemampuan antibiotika dengan struktur cincin beta laktam karena memiliki kemiripan struktur dengan D-Ala-D-Ala. Struktur ini merupakan bagian terminal asam amino dari fragmen acetylmuramyl-pentapeptide yang merupakan bagian penting untuk membentuk peptidoglikan.

Beta Laktamase Mengaktivasi Antibiotika Golongan Beta Laktam
Enzim beta laktamase akan menghancurkan atau menghidrolisis struktur cincin beta laktam dari antibiotika golongan beta laktam. Akibatnya adalah dihasilkan struktur cincin beta laktam yang terbuka. Struktur ini tidak bisa lagi menghambat PBP sehingga antibiotika tidak lagi bisa menghambat sintesis dinding sel bakteri.
Penanganan Kuman ESBL
Saat ini antibiotika golongan karbapenem digunakan untuk menangani kasus kuman dengan ESBL. Adapun penelitian penggunaan antibiotika non karbapenem untuk mengobati kasus infeksi bakteri penghasil ESBL masih terbatas. Oleh sebab itu, sampai saat ini karbapenem masih menjadi pilihan utama dalam menghadapi kasus infeksi bakteri penghasil ESBL.
Penanganan Kasus Infeksi Akibat Kuman ESBL oleh Antibiotika Non Karbapenem
Selain karbapenem, terdapat pula penelitian penggunaan kombinasi antibiotika beta laktam dengan inhibitor beta laktamase seperti piperasilin/tazobaktam. Dari meta analisis (Dangelo et al, 2016), penggunaan piperacillin/tazobactam dosis tinggi (4,5 g IV tiap 6 jam; dosis standar 3,375 g IV tiap 6 jam) setara dengan penggunaan karbapenem dalam penanganan infeksi bakteri penghasil ESBL. Walaupun demikian bisa dikatakan bahwa bukti penggunaan piperacillin/tazobactam dosis tinggi pada kasus infeksi bakteri penghasil ESBL tidak terlalu kuat.
Selain karbapenem dan piperacillin/tazobactam, cefepime (dosis tinggi 2 gram IV tiao 8 jam) juga berpotensi penggunaanya pada infeksi bakteri penghasil ESBL. Akan tetapi, data penelitian untuk menunjang penggunaan cefepim tidak konsisten sehingga perlu penelitian lebih lanjut dalam justidikasi penggunaan cefepim untuk pengobatan infeksi ESBL.
Fosfomycin, aminoglikosida, dan temocillin relatif efektif untuk pengobatan ISK komplikata akibat EPE sehingga bisa menjadi pengganti karbapenem pada kasus ini. Adapun fluorokuinolon tidak digunakan karena umunya kejadian resistensi EPE terhadap antibiotika tersebut.
Terapi pada Bakteri dengan ESBLCARBA
ESBLCARBA menimbulkan masalah baru karena dapat menghancurkan karbapenem (doripenem, ertapenem, imipenem, dan meropenem). Hal ini tentu mengkhawatirkan karena karbapenem merupakan satu-satunya pengobatan utama pada infeksi ESBL.
Adapun beberapa pilihan untuk infeksi ESBLCARBA adalah polymixin terutama jika dikombinasikan dengan tigecycline. Kombinasi lain seperti polymyxin plus carbapenem, dan polymyxin plus aminoglikosida juga dapat digunakan pada kasus bakteri negatif dengan karbapenemase.
Penanggulangan Penyebaran
Telah disebutkan bahwa saat ini penyebaran ESBL semakin pesat. Beberapa potensi penyebaran tersebut disebabkan kontribusi faktor berikut:

Untuk penanggulangan penyebaran ESBL harus memperhatikan interaksi antara komponen terkait di atas. Oleh sebab itu, pengetatan penggunaan antibiotika pada pasien atau rumah sakit saja tidaklah cukup untuk mengurangi penyebaran bakteri penghasil ESBL.
Kesimpulan
ESBL adalah masalah penting dalam penanganan penyakit infeksi. Semakin hari, jumlah penemuan bakteri resisten terhadap antibiotika akibat ESBL semakin bertambah. Penggunaan antibiotika secara rasional sangat diperlukan dalam mencegah penyebaran gen resisten tersebut.
Referensi
- Brolund A. Overview of ESBL-producing Enterobacteriaceae from a Nordic perspective. Infect Ecol Epidemiol. 2014;4(1):1–9.
- Codjoe F, Donkor E. Carbapenem Resistance: A Review. Med Sci. 2017 Dec 21;6(1):1.
- Dangelo RG, Johnson JK, Bork JT, Heil EL. Treatment options for extended-spectrum beta-lactamase (ESBL) and AmpC-producing bacteria. Expert Opin Pharmacother. 2016;17(7):953–67.
- Doi Y, Iovleva A, Bonomo RA. The ecology of extended-spectrum β-lactamases (ESBLs) in the developed world. J Travel Med. 2017;24(1):S44–51.
- Karaiskos I, Giamarellou H. Carbapenem-sparing strategies for ESBL producers: When and how. Antibiotics. 2020;9(2).
- Livermore DM. Defining an extended-spectrum β-lactamase. Clin Microbiol Infect. 2008;14(SUPPL. 1):3–10.
- https://www.who.int/drugresistance/documents/surveillancereport/en/

Seorang dokter, saat ini sedang menjalani pendidikan dokter spesialis penyakit dalam FKUI. Peminat berbagai topik sejarah dan astronomi.

